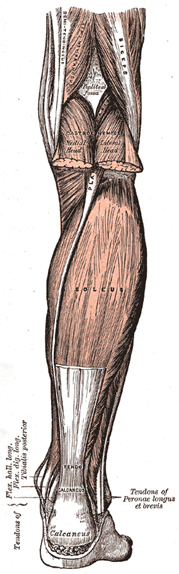
O tendão calcâneo, popularmente chamado de tendão de Aquiles, é o tendão mais espesso e resistente do corpo humano. Ele é formado pela porção tendinosa dos três ventres musculares que formam a panturrilha, o gastrocnêmio medial, o gastrocnêmio lateral e o solear. Na sua porção mais baixa insere-se no calcâneo (osso do calcanhar ).

Em sua área de inserção no calcâneo existem duas bursas (bolsas de líquido): uma entre o osso e o tendão, e outra entre a pele e o tendão; relacionadas muitas vezes com processos inflamatórios e dor localizada nesta região (bursite).

O tendão calcâneo é o mais importante tendão flexor do tornozelo. Sua ação é primordial para o desprendimento do pé na marcha, para dar arrancada e força na corrida e no salto. Além disso, ele absorve grande parte do impacto na fase de aterrissagem após o ato de saltar.

A ruptura do tendão calcâneo (Aquiles) é mais comum no sexo masculino (5:1) , entre 30 e 50 anos, pessoas obesas e atletas ocasionais (atletas de final de semana).
Fatores que predispõem a ruptura do tendão calcâneo são: doenças reumáticas, infecções, doença renal, hipertireoidismo e uso de corticóide oral ou infiltração local prévia.
As causas de rupturas são variadas. O traumatismo direto é pouco comum, ocorrendo em acidentes com lâminas cortantes ou quedas de motocicleta.
A ruptura indireta, “espontânea”, é a mais freqüente e está relacionada com uma combinação de mecanismos de estresse e degeneração progressiva das fibras internas do tendão.
O movimento que culmina na ruptura do tendão está relacionado a uma força inesperada de dorsiflexão do tornozelo associado a uma forte contração muscular da panturrilha.
Quando ocorre a ruptura do tendão calcâneo, na grande maioria das vezes, o paciente relata como se tivesse levado uma pancada, um chute ou contusão na região do tendão e, em alguns casos, até escutando o próprio som da ruptura.

Embora lacerações e rupturas traumáticas diretas possam acontecer em qualquer região do tendão, lesões espontâneas indiretas normalmente ocorrem entre 2 a 6 cm acima de sua inserção no calcâneo.
O diagnóstico de ruptura do tendão calcâneo é eminentemente clínico. O relato dos sintomas e a incapacidade de continuar a atividade física sugerem a ruptura aguda.
No exame físico pode-se visualizar edema, hematoma e uma depressão local palpável formando um espaço onde anteriormente era ocupado pelo tendão íntegro. A perda de força para elevar-se na ponta dos pés é evidente.

Existem vários testes para diagnosticar a ruptura do tendão calcâneo. O mais clássico deles é o Teste de Thompson: com os joelhos dobrados em 90° e os pés livres, faz-se compressão na panturrilha, o que normalmente provoca a flexão plantar do pé. Porém, quando ocorre a ruptura do tendão, não ocorre nenhum movimento do pé com esta manobra.

O diagnóstico radiológico é feito preferencialmente através da ressonância nuclear magnética, sendo esta muito superior à ultrassonografia para quantificar e visualizar as lesões do tendão calcâneo.

A grande maioria das rupturas tem indicação de tratamento cirúrgico. Pois acometem indivíduos jovens e com alta demanda mecânica futura. Além disso, grande parte são lesões completas (ruptura total) e a chance de nova ruptura após o procedimento cirúrgico é muito mais baixa que após o tratamento conservador (2 % contra 18% de chance de nova ruptura).

A indicação absoluta de tratamento cirúrgico é para as lesões completas, grandes lesões parciais e rupturas repetidas.
O tratamento cirúrgico primário baseia-se na sutura boca a boca do tendão. Vários tipos de fios e nós podem ser empregados. O reforço com o tendão plantar delgado pode ser realizado para diminuir a tensão no local da sutura.

Após a cirurgia o paciente utiliza uma bota removível. A retirada dos pontos é feita na segunda semana de pós-operatório e o apoio progressivo é permitido, em média, após a 4ª semana.
A indicação para o tratamento conservador é quando o paciente não exige grande demanda mecânica (idosos) ou portadores de doenças clínicas incapacitantes para o procedimento cirúrgico.
O tratamento conservador é realizado através de bota gessada na posição em eqüino, isto é, com a ponta do pé naturalmente para baixo, elevando progressivamente até 90 graus no período final do tratamento. O tempo de imobilização é de 12 semanas.
A fisioterapia pós-operatória é muito importante para a reabilitação, ganho de movimento e reforço muscular. A atividade física esportiva pode ser retomada, em média, 4 meses após o tratamento da ruptura.
A Ruptura Crônica do Tendão Calcâneo (Tendão de Aquiles):
O tratamento das lesões crônicas do tendão calcâneos é cirúrgico caso o paciente apresente sintomas.
A principal queixa é a importante perda de força para subir escadas, ficar na ponta do pé e saltar. Também pode ocorrer dor após alguma atividade mais intensa como uma longa caminhada ou esforço físico. Alguns pacientes apresentam alteração na marcha e instabilidade do tornozelo.
- See more at: http://www.clinicaecirurgiadope.com.br/artigo/14#sthash.Hulf3udL.dpuf
Existem alguns fatores que pode contra-indicar o tratamento cirúrgico nos casos de ruptura crônica do tendão calcâneo: diabetes descontrolado, fumantes pesados, déficit vascular locar ou infecção concomitante.
O objetivo da reconstrução cirúrgica é recuperar a força e dar continuidade ao tendão rompido; retirando o tecido cicatricial (tecido fibroso) e substituindo por tecido tendíneo sadio.
Existem várias técnicas de reconstrução do tendão cronicamente lesado, entretanto, a mais difundida e aplicada atualmente é a transferência do tendão flexor longo do hálux. Essa técnica consiste em substituir a porção cicatricial por um tendão forte e sadio do pé, o tendão que flexiona o hálux (o maior dedo do pé).

Essa cirurgia oferece uma boa recuperação da força e equilíbrio muscular do tendão calcâneo, ocorrendo somente uma diminuição da força de flexão do primeiro dedo, sem comprometer seu movimento.
Após a cirurgia o paciente é mantido sob imobilização gessada por aproximadamente 8 semanas, quando completa-se a cicatrização da transferência tendínea. Fisioterapia é instituída logo após a retirada da imobilização.
fonte:: http://www.clinicaecirurgiadope.com.br/artigo-Dr. Silvio Maffi
Tendinite do tendão de Aquiles
Autor: Joao Carlos Maia | Categoria: Lesões e Doenças O tendão de Aquiles é o maior e mais forte tendão do corpo humano e para os corredores, um dos mais solicitados durante a sua prática desportiva.
O tendão de Aquiles é o maior e mais forte tendão do corpo humano e para os corredores, um dos mais solicitados durante a sua prática desportiva.Apenas a título de curiosidade dos leitores, Tendinite de Aquilesfoi o termo originalmente usado para descrever o espectro de lesões que iam desde a inflamação do tendão à ruptura parcial. No entanto, o estudo da histopatologia demonstrou que nem sempre existe processo inflamatório nestas lesões, pelo que são agora denominadas de tendinopatias do tendão de Aquiles.
 Há uma série de factores que podem provocar estas pequenas lesões repetidas no tendão:
Há uma série de factores que podem provocar estas pequenas lesões repetidas no tendão:- O uso excessivo do tendão de Aquiles. Isso pode ser um problema para as pessoas que correm regularmente, para os bailarinos e para as pessoas que jogam ténis ou outros desportos que envolvem saltos.
- Calçado inadequado à prática desportiva.
- Mau gesto técnico, por exemplo durante a corrida.
- Aumentos bruscos na intensidade de treino
- Praticar desporto em superfícies duras ou inclinadas
- Ter pé cavo (arco plantar demasiado proeminente)
- Falta de flexibilidade, por exemplo nos isquio-tibiais (músculos da parte posterior da coxa)
A tendinopatia de Aquiles também é mais comum em pessoas que têm determinados tipos de artrite, como a espondilite anquilosante e artrite psoriática. Pessoas que estão a tomar medicação do grupo das fluoroquinolonas (como a ciprofloxacina) por longos períodos de tempo também têm um risco aumentado de desenvolvimento de tendinopatia de Aquiles.
Esteja alerta para os seguintes sintomas
Os principais sintomas incluem dor e rigidez em torno do tendão de Aquiles. Também pode haver algum inchaço em torno desta área. Os sintomas tendem a desenvolver-se gradualmente e são geralmente piores quando você acorda pela manhã. Dor que vem de repente e dificuldade em caminhar pode ser um sintoma de ruptura do tendão de Aquiles. Nesse caso consulte um médico urgentemente.
Algumas pessoas têm dor durante o exercício, mas, em geral, a dor é pior após o exercício. Os corredores podem sentir dor no início do treino, que depois tende a diminuir e a tornar-se mais suportável, seguida de um novo aumento depois de o treino acabar.
Diagnóstico
Uma boa avaliação clínica, com perguntas sobre os sintomas, a causa da lesão e um exame ao tendão são geralmente suficientes para o diagnóstico. No exame podem pedir-lhe para fazer alguns exercícios, como pedir para apoiar-se na perna afectada e levantar o calcanhar do chão. Para a maioria das pessoas com tendinopatia de Aquiles esse movimento reproduz a sua dor. Uma ecografia ou uma ressonância magnética pode ser útil, se o diagnóstico não for claro.
Tratamento
O tratamento conservador é a primeira opção de tratamento, e inclui:
- Descanso e redução das actividades desportivas. De início deve parar qualquer actividade ou desportos de alto impacto (como correr). Quando a dor diminuir, poderá reiniciar o exercício gradualmente, sem nunca provocar ou agravar os sintomas.
- Analgésicos. Os analgésicos como o paracetamol ou o ibuprofeno podem ajudar a aliviar a dor. O ibuprofeno é de um grupo de medicamentos chamados anti-inflamatórios não esteróides (AINEs). No entanto, num caso tendinopatia de Aquiles, você não deve usar o ibuprofeno ou outros AINEs por mais de 7-14 dias. Isso é porque eles podem, eventualmente, reduzir a capacidade do tendão de curar a longo prazo. Alguns analgésicos anti-inflamatórios podem provocar efeitos colaterais. Aconselhe-se com o seu médico sobre o melhor medicamento para si.
- Compressas de gelo. Podem ser úteis no controle da dor e na redução do inchaço nas fases iniciais de tendinopatia de Aquiles. Aplique uma compressa de gelo na área lesada, colocando uma toalha fina entre o gelo e a pele. Use o gelo por 15 minutos e depois espere pelo menos 45 minutos antes de aplicar gelo novamente.
As técnicas mais eficazes nesta condição clínica incluem:
- Exercícios terapêuticos. Alguns exercícios terapêuticos ajudam a alongar e fortalecer o tendão de Aquiles. Estes exercícios podem ajudar no controlo da dor e rigidez.
- Aplicação de ultra-som para alívio da dor e estimulação da correta cicatrização do tendão
- Massagem na região do tendão e músculos da barriga da perna
- Aconselhamento sobre o melhor calçado. Uso de palmilhas ou calcanheiras de forma a elevar ligeiramente o calcanhar.
- As infiltrações com corticoesteróides são comuns nesta lesão. No entanto, a sua utilização é controversa. Se a infiltração é dada directamente no tendão, há um risco de danificar ainda mais o tendão, se é dada em volta do tendão os resultados no alívio de dor nem sempre são significativos.
Para a maioria das pessoas, os sintomas da tendinopatia de Aquiles normalmente aliviam ao final de 3-6 meses de tratamento conservador. Em geral, quanto mais cedo o problema é reconhecido e é iniciado o tratamento, melhor o resultado. Se seus sintomas não melhoraram após 3-6 meses, pode ser indicado consultar um ortopedista ou médico de medicina desportiva. No entanto, este prazo pode mudar dependendo dos seus sintomas, as suas atividades desportivas, etc
A cirurgia envolve a remoção de nódulos ou aderências (partes das fibras do tendão que ficaram unidos durante uma cicatrização desorganizada do tendão), ou fazer um corte longitudinal no tendão para estimular a correcta cicatrização do tendão.
Exercícios terapêuticos para as tendinopatias do tendão de Aquiles
Os seguintes exercícios são geralmente prescritos durante a reabilitação de uma tendinopatia do tendão de Aquiles. Deverão ser realizados 2 a 3 vezes por dia e apenas na condição de não causarem ou aumentarem os sintomas.

 Alongamento dos gémeos
Alongamento dos gémeosDe pé, com as mãos ao nível dos ombros apoiadas na parede. Colocar a perna a alongar esticada e atrás, dobrar à frente o joelho da outra perna, com as costas alinhadas. Mantenha essa posição por 20 segundos. Repita entre 3 a 6 vezes, desde que não desperte nenhum sintoma.

 Extensão resistida do pé
Extensão resistida do péSentado com a perna esticada e o elástico na ponta do pé. Empurre o elástico para a frente, depois deixe o pé regressar lentamente à posição inicial.
Repita entre 8 e 12 vezes, desde que não desperte nenhum sintoma.
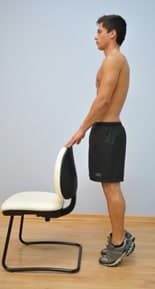 Reforço muscular dos gémeos
Reforço muscular dos gémeosEm pé, apoiado numa cadeira, coloque-se em pontas dos pés. Desça lentamente até todo o pé apoiar no chão. Repita este movimentos entre 8 a 12 vezes, desde que não desperte nenhum sintoma.
Antes de iniciar estes exercícios você deve sempre aconselhar-se com o seu fisioterapeuta.
Maffulli N, Longo UG. How do eccentric exercises work in tendinopathy? Rheumatology (Oxford). 2008 Oct;47(10):1444-5.
Magnussen RA, Dunn WR, Thomson AB. Nonoperative treatment of midportion Achilles tendinopathy: a systematic review. Clin J Sport Med. 2009 Jan;19(1):54-64.
Simpson MR, Howard TM. Tendinopathies of the foot and ankle. Am Fam Physician. 2009 Nov 15;80(10):1107-14.
Autor: João Maia – Fisioterapeuta
Fonte: www.facebook.com/fisioinforma

postado: luciano sousa
e-mail:lucianofisiol@gmail.com
facebook:lucianosousa lucianosousa
Nenhum comentário:
Postar um comentário