Nesse artigo vamos explicar o que é o GH (Hormônio do Crescimento) o HGH e a diferença entre a forma sintética e os precursores.
Conhecido como hormônio do crescimento ou simplesmente GH o mesmo é um tipo de proteína e hormônio que estimula o crescimento celular entre os humanos. Em termos suplementares o GH é uma substância extremamente eficaz, trazendo resultados sólidos a atletas que priorizam o crescimento do nível muscular. Um dos principais segredos que fazem determinada substância tão eficaz é que tal componente é geralmente mediado pela produção do fator de crescimento, denominado IGF-1 o mesmo otimiza o processo metabólico e de hipertrofia do músculo. Estudos científicos relatam que a mesclagem do GH com treinamentos de alta performance (especialmente a musculação) é capaz de maximizar a concentração de GH no organismo, sendo assim, melhorando significativamente os resultados quando utilizado simultaneamente com algum tipo de atividade física.(LUCIANO SOUSA 2014)

 PostadoemSuplementoAlimentar
PostadoemSuplementoAlimentar

Muitos hormônios produzidos pelo nosso organismo são responsáveis por várias funções necessárias para o bom funcionamento e para o crescimento do corpo. Assim como a testosterona é responsável por várias mudanças que são possíveis ver no corpo do homem, o GH, hormônio do crescimento, promove o crescimento corporal. Esses dois hormônios citados são mais bem vistos em algumas fases da vida, como na mudança da infância para a adolescência, em que o homem modifica seu corpo pelo efeito da testosterona, e durante as fases de crescimento, que a criança vira adolescente e, depois, vira adulto, a partir do hormônio GH. Esses dois hormônios têm em comum, também, seu uso estético, como veremos mais a seguir.
A GLUTAMINA PODE AUMENTAR O HORMÔNIO DO CRESCIMENTO-GH
Os efeitos da glutamina tem sido estudados de forma intensa durante os últimos 15 anos e esse suplemento tem se demonstrado muito útil no tratamento de vários tipos de traumatismos, efeitos de doenças, lesões, queimaduras e até mesmo recuperação de feridas. A Glutamina é também muito utilizada pelos fisiculturistas ao redor do mundo e é […]
 O GH é uma proteína secretada pela hipófise, órgão
situado em uma cavidade do crânio, base do cérebro, e é responsável pelo
aumento das células (em volume e em número) dos tecidos do organismo
durante toda a vida do indivíduo. Mesmo que não ocorra mais crescimento
em estatura devido à falta de cartilagem para tal, o hormônio continua a
ser produzido, porém em menor quantidade. Suas principais funções no
organismo são:
O GH é uma proteína secretada pela hipófise, órgão
situado em uma cavidade do crânio, base do cérebro, e é responsável pelo
aumento das células (em volume e em número) dos tecidos do organismo
durante toda a vida do indivíduo. Mesmo que não ocorra mais crescimento
em estatura devido à falta de cartilagem para tal, o hormônio continua a
ser produzido, porém em menor quantidade. Suas principais funções no
organismo são:
•Poupa energia da glicose ao diminuir a utilização da mesma dentro das células;
•Aumenta a produção de proteína dentro das células ao ter mais transporte de aminoácidos de fora para o interior celular;
•Aumenta a utilização de gordura como energia ao mesmo tempo que diminui a utilização da glicose para esse fim. Ao fazer isso, o GH auxilia na diminuição das reservas de gordura corporal;
•Estimula a produção de somatomedina, a qual é responsável por incitar a síntese de substâncias que fazem o tecido ósseo crescer.
Algumas das funções citadas anteriormente são grandes atrativos para pessoas que desejam melhorar a forma física, sendo procurado e utilizado como esteroides anabolizantes, assim como o uso de remédios à base de testosterona, que são os mais utilizados.
O uso desse hormônio como medicamento pode ser visto em pessoas que têm alguma forma de nanismo, ou qualquer problema que seja relacionada à dificuldade em crescimento. Quando foi iniciada a utilização do GH como auxiliar para crescimento, o hormônio era retirado de cadáveres e, posteriormente, utilizado em pacientes que sofriam de nanismo. Depois de um tempo, o GH começou a ser sintetizado em laboratório, sendo mais fácil sua comercialização e utilização.
Muitas pessoas, em treinamento físico e com objetivo estéticos de ganhar massa muscular e tonificar o corpo, usam esse medicamento tendo em vista somente os benefícios trazidos pela diminuição das reservas corporais e pela síntese de proteínas pelas células, esquecendo-se de problemas que o uso de qualquer hormônio ou medicamento podem causar, principalmente quando estes não são necessários.
Alguns dos principais efeitos colaterais do uso do GH em sua forma sintética sem prescrição e supervisão médicas são:
•Diabetes, devido ao uso de gordura como energia, acumulando glicose no sangue;
•Inchaço corporal, por reter mais líquido do que o normal;
•Dores nas articulações, pois o GH tende a induzir a produção de substâncias do crescimento ósseo;
•Câncer, a partir da grande produção de células nos tecidos;
•Hipoglicemia, ao ser utilizado com insulina ou por pessoas que tem tendência a produzir muita insulina;
•Musculatura cardíaca maior, devido à grande síntese celular;
•Entre outros.
Pré-hormonais e precursores de GH, HGH e Testosterona

A utilização desse hormônio diretamente pode causar muitos problemas, porém o organismo também produz uma substância, chamada de HGH, Hormônio de Crescimento Humano, que estimula a produção do GH. A utilização desse como medicamento, principalmente em pessoas que necessitam estimular a produção do hormônio do crescimento, tem dado resultados consideráveis, sem efeitos colaterais. Ao estimular a produção do GH, normalmente, este não é sintetizado acima da quantidade normal, a qual poderia causar problemas, como aqueles supracitados.
Existem também no mercado de suplementos hoje em dia, os precursores de HGH (Somatotropina) e Testosterona, conhecidos como pré-hormonais, esses produtos prometem estimular a produção desses hormônios. Apesar de não ser visto relatos de efeitos colaterais, também não existem estudos que comprovem a eficácia desses produtos, mas a quem diga que obteve bons resultados com esses precursores.
Atualmente, a utilização dos precursores de HGH tem sido mais bem vista pelos atletas e pessoas que buscam aprimoramento estético. Mesmo que não tenha sido descrita, ainda, nenhum efeito colateral da utilização dessa substância, como dito anteriormente, deve ficar claro que deve se passar pela supervisão de um médico. Não deixe de consultar seu médico e um profissional do esporte para conseguir os melhores resultados em seu treino.
FONTE: Raquel T. Costa Bressan-Universidade Federal de Viçosa.

Conhecido como hormônio do crescimento ou simplesmente GH o mesmo é um tipo de proteína e hormônio que estimula o crescimento celular entre os humanos. Em termos suplementares o GH é uma substância extremamente eficaz, trazendo resultados sólidos a atletas que priorizam o crescimento do nível muscular. Um dos principais segredos que fazem determinada substância tão eficaz é que tal componente é geralmente mediado pela produção do fator de crescimento, denominado IGF-1 o mesmo otimiza o processo metabólico e de hipertrofia do músculo. Estudos científicos relatam que a mesclagem do GH com treinamentos de alta performance (especialmente a musculação) é capaz de maximizar a concentração de GH no organismo, sendo assim, melhorando significativamente os resultados quando utilizado simultaneamente com algum tipo de atividade física.(LUCIANO SOUSA 2014)
 PostadoemSuplementoAlimentar
PostadoemSuplementoAlimentarMuitos hormônios produzidos pelo nosso organismo são responsáveis por várias funções necessárias para o bom funcionamento e para o crescimento do corpo. Assim como a testosterona é responsável por várias mudanças que são possíveis ver no corpo do homem, o GH, hormônio do crescimento, promove o crescimento corporal. Esses dois hormônios citados são mais bem vistos em algumas fases da vida, como na mudança da infância para a adolescência, em que o homem modifica seu corpo pelo efeito da testosterona, e durante as fases de crescimento, que a criança vira adolescente e, depois, vira adulto, a partir do hormônio GH. Esses dois hormônios têm em comum, também, seu uso estético, como veremos mais a seguir.
A GLUTAMINA PODE AUMENTAR O HORMÔNIO DO CRESCIMENTO-GH
Os efeitos da glutamina tem sido estudados de forma intensa durante os últimos 15 anos e esse suplemento tem se demonstrado muito útil no tratamento de vários tipos de traumatismos, efeitos de doenças, lesões, queimaduras e até mesmo recuperação de feridas. A Glutamina é também muito utilizada pelos fisiculturistas ao redor do mundo e é […]
•Poupa energia da glicose ao diminuir a utilização da mesma dentro das células;
•Aumenta a produção de proteína dentro das células ao ter mais transporte de aminoácidos de fora para o interior celular;
•Aumenta a utilização de gordura como energia ao mesmo tempo que diminui a utilização da glicose para esse fim. Ao fazer isso, o GH auxilia na diminuição das reservas de gordura corporal;
•Estimula a produção de somatomedina, a qual é responsável por incitar a síntese de substâncias que fazem o tecido ósseo crescer.
Algumas das funções citadas anteriormente são grandes atrativos para pessoas que desejam melhorar a forma física, sendo procurado e utilizado como esteroides anabolizantes, assim como o uso de remédios à base de testosterona, que são os mais utilizados.
O uso desse hormônio como medicamento pode ser visto em pessoas que têm alguma forma de nanismo, ou qualquer problema que seja relacionada à dificuldade em crescimento. Quando foi iniciada a utilização do GH como auxiliar para crescimento, o hormônio era retirado de cadáveres e, posteriormente, utilizado em pacientes que sofriam de nanismo. Depois de um tempo, o GH começou a ser sintetizado em laboratório, sendo mais fácil sua comercialização e utilização.
Muitas pessoas, em treinamento físico e com objetivo estéticos de ganhar massa muscular e tonificar o corpo, usam esse medicamento tendo em vista somente os benefícios trazidos pela diminuição das reservas corporais e pela síntese de proteínas pelas células, esquecendo-se de problemas que o uso de qualquer hormônio ou medicamento podem causar, principalmente quando estes não são necessários.
Alguns dos principais efeitos colaterais do uso do GH em sua forma sintética sem prescrição e supervisão médicas são:
•Diabetes, devido ao uso de gordura como energia, acumulando glicose no sangue;
•Inchaço corporal, por reter mais líquido do que o normal;
•Dores nas articulações, pois o GH tende a induzir a produção de substâncias do crescimento ósseo;
•Câncer, a partir da grande produção de células nos tecidos;
•Hipoglicemia, ao ser utilizado com insulina ou por pessoas que tem tendência a produzir muita insulina;
•Musculatura cardíaca maior, devido à grande síntese celular;
•Entre outros.
Pré-hormonais e precursores de GH, HGH e Testosterona

A utilização desse hormônio diretamente pode causar muitos problemas, porém o organismo também produz uma substância, chamada de HGH, Hormônio de Crescimento Humano, que estimula a produção do GH. A utilização desse como medicamento, principalmente em pessoas que necessitam estimular a produção do hormônio do crescimento, tem dado resultados consideráveis, sem efeitos colaterais. Ao estimular a produção do GH, normalmente, este não é sintetizado acima da quantidade normal, a qual poderia causar problemas, como aqueles supracitados.
Existem também no mercado de suplementos hoje em dia, os precursores de HGH (Somatotropina) e Testosterona, conhecidos como pré-hormonais, esses produtos prometem estimular a produção desses hormônios. Apesar de não ser visto relatos de efeitos colaterais, também não existem estudos que comprovem a eficácia desses produtos, mas a quem diga que obteve bons resultados com esses precursores.
Atualmente, a utilização dos precursores de HGH tem sido mais bem vista pelos atletas e pessoas que buscam aprimoramento estético. Mesmo que não tenha sido descrita, ainda, nenhum efeito colateral da utilização dessa substância, como dito anteriormente, deve ficar claro que deve se passar pela supervisão de um médico. Não deixe de consultar seu médico e um profissional do esporte para conseguir os melhores resultados em seu treino.
FONTE: Raquel T. Costa Bressan-Universidade Federal de Viçosa.
ILUSTRAÇÃO: LUCIANO SOUSA

postado: luciano sousa
email:lucianofisiol@gmail.com
facebook:lucianosousa lucianosousa
email:lucianofisiol@gmail.com
facebook:lucianosousa lucianosousa













 Extensão resistida do pé
Extensão resistida do pé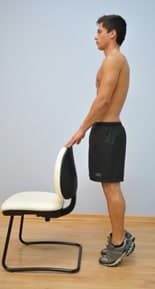 Reforço muscular dos gémeos
Reforço muscular dos gémeos

















