LESÕES ESPORTIVAS
Principais Lesões nos Esportes:
---------------------------------------------------------------------------------------------------------------------------------------------------
Lesões musculares
O músculo esquelético é dividido em dois tipos de fibras, dependendo de
sua atividade metabólica e sua função mecânica. As fibras tipo 1,
conhecidas como vermelhas, lentas, têm baixa velocidade de contração e
grande força de contração.
Elas funcionam aerobicamente e são resistentes à fadiga. As fibras tipo
2, conhecidas como fibras rápidas ou brancas, são subdivididas em dois
tipos, de acordo com seu nível de atividade metabólica.
Ambos os tipos são fibras de contração rápida e têm elevadas força e velocidade de contração.
Acredita-se que a proporção de fibras tipo 1 e 2 nos indivíduos sejam
definidas geneticamente, com pouca capacidade de interconversão de um
tipo a outro. Já a interconversão entre os tipos 2, A e B, é muito mais
comum, dependendo do tipo de treinamento atlético.
Prevenção de lesões musculares
As lesões musculares podem ser evitadas através de um bom
condicionamento físico, aeróbico, trabalhando a força muscular
adequadamente e mantendo um bom alongamento da musculatura esquelética.
Mecanismos de Lesão Muscular
As lesões musculares podem ocorrer por diversos mecanismos, seja por
trauma direto, laceração ou isquemia. Após a lesão, inicia-se a
regeneração muscular, com uma reação inflamatória, entre 6 e 24 horas
após o trauma. O processo de cicatrização inicia-se cerca de três dias
após a lesão, com estabilização em duas semanas. A restauração completa
pode levar de 15 a 60 dias para se concretizar.
As principais causas de lesão são o treinamento físico inadequado, a
retração muscular acentuada, desidratação, nutrição inadequada e a
temperatura ambiente desfavorável.
As lesões musculares podem ser classificadas em quatro graus: grau 1 é
uma lesão com ruptura de poucas fibras musculares, mantendo-se intacta a
fáscia muscular; grau 2 é uma lesão de um moderado número de fibras,
também com a fáscia muscular intacta; lesão grau 3 é a lesão de muitas
fibras acompanhada de lesão parcial da fáscia; grau 4 é a lesão completa
do músculo e da fáscia (ou seja, ruptura da junção músculo-tendínea.
O lesão muscular por estiramento pode ocorrer nas contrações
concêntricas ou excêntricas, sendo muito mais comum nesta última, com a
falha freqüentemente ocorrendo na junção miotendínea.
O diagnóstico é realizado pelo exame clínico, em que se percebe a nítida
impotência funcional e pelos exames complementares que podem auxiliar
também no tratamento e na prevenção de novas lesões.
Exames laboratoriais, como de Sódio, Potássio, Cálcio, Fosfato,
Magnésio, VHS, podem ser úteis em determinadas situações, a critério do
médico.
Na suspeita de uma doença da tireóide, em que podem ocorrer lesões
musculares de repetição, pode se solicitar exames de marcadores desta
glândula.
Na suspeita de lesões ósseas, como avulsões, os exames radiográficos podem ser úteis.
A Ultrassonografia, a Tomografia e a Ressonância Magnética também podem
ser consideradas para auxiliar no diagnóstico e tratamento, tendo em
vista que a correta localização anatômica da lesão é fundamental para o
tratamento e previsão de retorno ao esporte.
Tratamento
A imobilização do músculo após a lesão, como em qualquer outro tecido,
pode levar a atrofia e portanto deve ser evitada. A perda de massa
muscular ocorre rapidamente e depois tende a estabilizar e a perda de
força ocorre simultaneamente. A resistência à fadiga diminui
rapidamente.
Já a mobilização precoce aumenta a resistência das fibras à tensão,
melhora a orientação das fibras e mantém uma adequada vascularização do
músculo, evitando a atrofia muscular.
Deve-se instituir de imediato a aplicação de gelo local, repouso
relativo e medicações anti-inflamatórias. Após dois a três dias
inicia-se então o tratamento fisioterápico, com ênfase na mobilidade e
fortalecimento muscular e melhoria da resistência. A seguir trabalha-se a
propriocepção e o condicionamento geral do atleta, inclusive aeróbico e
o retorno gradativo às atividades, com liberação completa ao esporte
quando o atleta se encontrar nas mesmas condições pré-lesão e sentir
segurança para retornar.
Para o retorno do atleta à atividade, este deve possuir uma amplitude de
movimento articular normal, estar completamente sem dor, edema ou
derrame, com uma força muscular de no máximo 20% da normal e
condicionamento cardio-respiratório normal.
---------------------------------------------------------------------------------------------------------------------------------------------------
Câimbras Musculares
O que causa cãibras musculares?
Líquidos e o Fator Sódio
Apesar de existirem muitas causas para cãibras musculares, grandes
perdas de sódio e líquidos costumam ser fatores essenciais que
predispõem atletas a cãibras musculares. O sódio é um mineral importante
na iniciação dos sinais dos nervos e ações que levam ao movimento nos
músculos. Por isso, um déficit desse elemento e de líquidos pode tornar
os músculos sensíveis. Sob tais condições, uma leve tensão e um
movimento subseqüente podem fazer o músculo se contrair e se contorcer
incontrolavelmente.
Estudo de caso de cãibra
Um estudo* dá apoio à teoria. Um jogador de tênis de elite perdia mais
sódio na transpiração, em várias horas de jogo, do que todo o consumo
diário. Durante uma partida intensa que resultou numa perda de
transpiração de até 3 quartos por hora, o jogador teve cãibras. Após um
teste fisiológico, foi recomendado que o jogador adicionasse sal à dieta
e ingerisse bebida esportiva. Essa adição de sódio reduziu ocorrências
subseqüentes de cãibras. Sempre que o jogador sentia cãibras durante o
jogo, ele tomava uma bebida esportiva com cloreto de sódio. As cãibras
pararam.
Após checar com um médico para corrigir as principais causas (Leia : "
Outras causas potenciais"), um atleta que tem cãibras musculares depois
de exercícios pode querer adicionar sódio às refeições. Dada a
popularidade de dietas com pouco sódio, um déficit de sódio não está
fora de questão quando um atleta está suando em taxas altas,
particularmente nos meses quentes do ano. Lanches salgados ou um pouco
mais de sal vão ajudar a repor o mineral. Consumir bebidas esportivas
que contêm uma quantidade adequada de sódio também é uma maneira sutil
de repor o sódio.
Gatorade contém 90 mg de sódio por 200 ml, a mesma quantidade de sódio
em um copo de leite ou fatia de pão. Esta é uma quantidade que ajuda a
repor o sódio perdido e ainda atende aos padrões da FDA - Food and Drug
Administration, dos Estados Unidos, para alimentos com baixo teor de
sódio.
Preocupando-se com os minerais
Por muitos anos, atletas atribuíram cãibras à falta, no organismo, de
potássio ou outros minerais como cálcio ou magnésio. No entanto,
pesquisas mostram que esses minerais são menos propensos a causar
cãibras.
As quantidades de potássio, cálcio e magnésio no suor são baixas se
comparadas com as de sódio e cloreto. Além disso, potássio, magnésio e
cálcio são facilmente repostos com dieta. Conseqüentemente, um déficit
desses minerais é raro.
Outras causas potenciais
Diabetes, doenças neurológicas ou problemas vasculares são fatores que
favorecem a ocorrência de cãibras. Alguns relatos também indicam que o
uso de certos suplementos dietéticos como creatina pode aumentar os
riscos de cãibras musculares. Se cãibras apareceram sem um histórico
prévio, consulte um médico para excluir causas mais sérias.
Os atletas atribuem cãibras à falta de potássio ou outros minerais como
cálcio ou magnésio. A opinião médica atual não dá apoio a esta idéia. Os
músculos tendem a acumular potássio, cálcio e magnésio de forma tal que
são perdidos em níveis menores na transpiração, se comparados com sódio
e cloreto. A dieta geralmente fornece quantidades adequadas para
prevenir déficits que iriam contribuir para a ocorrência de cãibras.
Pesquisas futuras poderão nos mostrar outros resultados.
Prevenindo cãibras
Previna as cãibras antes que elas comecem, fazendo aos atletas as seguintes recomendações:
1. Beba muito líquido para ficar hidratado durante o exercício;
2. Reponha níveis de sódio durante os intervalos de exercícios pesados e
transpiração abundante com uma bebida esportiva/isotônico
3. Assegure uma recuperação nutricional adequada (particularmente para o sal) e descanse os músculos após um treino intenso.
Soluções rápidas para cãibras
Quando as cãibras aparecerem durante um exercício ou competição, tome as seguintes medidas:
1. Alongar. Como as cãibras são normalmente relacionadas à mudança na
capacidade de peso, alongamento e exercícios sem peso são tratamentos
efetivos.
2. Massageie a área. Esfregar o músculo afetado pode ajudar a aliviar a
dor e também auxilia no estímulo à corrente sangüínea e ao movimento de
líquidos na área.
3. Estimule a recuperação. Descanso e reidratação adequada com líquidos
que contenham eletrólitos, particularmente sódio, irão rapidamente
trazer melhora.
---------------------------------------------------------------------------------------------------------------------------------------------------
Lesões no Joelho
Chondromalacia
Sintomas - dor ou sensibilidade perto ou abaixo da rótula na parte
frontal ou lateral do joelho. A dor é gradual, geralmente em uma perna, e
aumenta gradualmente durante várias semanas. A cartilagem da patela -
abaixo da rótula - desgasta-se; fica como uma lixa, geralmente produz um
som de rangido já que não mais desliza suavemente sobre o joelho.
Causas - Correr sobre o declive no canto da rua, ou se boa parte do
treino é através do declive lateral de uma ladeira; não realizar o seu
aquecimento corretamente; quadríceps tenso, fraco ou fatigado;
ajoelhar-se; jarrete tenso ou excessivamente forte; subir e descer
escadas ou ladeiras; ficar sentado por longo tempo; ciclismo;
super-pronação. E, me desculpem pessoal... correr muito forte ou muita
quilometragem muito cedo no ciclo de treinamento. Corridas às pressas de
manhã antes do trabalho, ou no horário de almoço, sem fazer
aquecimento, também pode causar a chondromalacia, ou joelho de corredor.
Prevenção - Estabilize o pé usando tênis de corrida que se encaixem bem;
use ortopédicos para melhorar o encaixe do pé no tênis; Evite os
declives nos cantos das ruas; corra sobre superfícies mais macias. Evite
correr ladeira abaixo. Reduza atividades ciclísticas do seu
treinamento, ou use uma cadência maior com menor resistência. Faça um
aquecimento completo incluindo exercícios de fortalecimento dos
quadríceps; não deixe que os quadríceps fiquem acima de 50% mais fortes
do que os jarretes. Alongue os jarretes, quadríceps e panturrilhas.
Evite curvar acentuadamente os joelhos.
Tratamento - Funciona se você atacar o problema cedo; experimente com o
descrito acima para detectar a causa. Grande consumo de vitamina C pode
ajudar. Aspirina três vezes ao dia por três meses pode bloquear o
desgaste da cartilagem, mas não arrisque os seus intestinos a menos que
você também encontre a causa da lesão. Procure conselho médico. Raio X
pode ser necessário para checar o desgaste da superfície da articulação.
Quando acabar o inchaço, fortifique os quadríceps. Ortopédicos podem
ajudar. Nade ou faça "corrida na piscina" (usando um flutuador). Uma
joelheira com orifício para a rótula ajuda a muitos - mas não use isto
como uma desculpa para evitar exercícios de fortalecimento dos
quadríceps.
Síndrome da faixa iliotibial
Sintomas - Dor que geralmente aumenta gradualmente durante a corrida. Pode sumir depois de correr.
Causas - Esta forte faixa vai desde o músculo por fora e em frente da
pelvis ( músculo tensor facia latae), descendo pela coxa até inserir na
tíbia. No local que ela passa pelo joelho, pequenos sacos de fluidos de
amortecimento impedem que ela faça atrito contra o osso. Os sacos ou a
faixa podem inflamar - tipicamente devido a: correr ladeira abaixo;
mudanças no treino ou na superfície de corrida; movimentos excessivos
dos pés; correr em superfícies inclinadas; pernas arcadas;
super-pronação; tênis de corrida gasto; organismo desgastado
(super-treinamento); tensão na faixa iliotibial; força nos quadris
desigual; ou diferença no comprimento das pernas podem predispor à
síndrome da faixa iliotibial.
Prevenção - Faça as mudanças no tipo de treinamento lentamente. Evite
treino de ladeiras em curvaturas; evite curvas fechadas. Faça
alongamento do iliotibial e alongue outros músculos importantes.
Fortaleça o quadríceps fraco com exercícios de elevação de pé e de
extensão de pé. Um ortopedista, para checar uma possível inserção
especial para os tênis, também poderia ajudar.
Tratamento - Ataque a causa, mas diminua o volume de treinamento e tome
anti-inflamatórios. Coloque gelo freqüentemente. Cortisona pode ajudar a
aliviar a bursa; ou a área inflamada pode ser removida. Para diminuir
ambos os tipos de insultos aos joelho, não faça subidas em escadas
durante a reabilitação. Lembre-se do limite superior da faixa - ela pode
ter problemas também.
---------------------------------------------------------------------------------------------------------------------------------------------------
Dor Muscular Tardia
Quem faz qualquer tipo de exercício ou pratica esporte está acostumado
com dois tipos de dores também conhecidas como musculoesqueléticas. Uma,
mais ou menos aguda acontece no final de uma série ou durante as pausas
estando mais relacionadas com os produtos metabólicos finais e costuma
desaparecer ainda durante a seção de exercícios.
A outra, a Dor Muscular Tardia, vem nas 24 a 56 horas depois da
atividade e apesar de discutida a verdadeira causa, depende quase que
diretamente da intensidade, duração de esforço e do tipo de exercício
realizado. Sendo assim, a principal causa pode estar relacionada a
microtraumatismos e inflamação aguda das fibras musculares, estiramento
excessivo do tecido conjuntivo do músculo, alteração no mecanismo
celular de entrada e saída de cálcio ou vários fatores conjugados.
Os iniciantes, assim como os idosos, estão mais sujeitos à dor mas
qualquer pessoa resolvendo fazer uma atividade para a qual não esteja
acostumada poderá ser surpreendida com as dores musculares que também
não deixam de ser uma adaptação normal do organismo.
Esse é o grande segredo e a maior dificuldade do treinamento de força.
Progredir conjugando estímulo x recuperação x novo estímulo respeitando
as limitações da dor. Encontrar a carga certa para cada momento sem
deixar agudizar as dores trazendo como conseqüência a lesão. Descansar
demais pode-se não evoluir ou perder o ponto certo da supercompensação
para melhor aproveitamento do objetivo proposto. Treinar sempre com a
mesma carga, mesmos métodos, e mesmo tempo de recuperação pode ocorrer
um efeito conhecido por destreinamento onde o nível de força permaneça
inalterado mas o volume muscular diminui Zatsiorsky, (1999).
Acrescentar carga sem critério científico o resultado quase sempre é ruim.
É sempre bom lembrar que dor é quase sempre um sinal de alarme e não
deve ser de todo desprezada. Entretanto, se for suportável a rotina de
exercício da planilha de treinamento deve continuar ou mesmo diminuir a
intensidade. Se for uma dor aguda a atenção deve ser redobrada podendo
ser o caso de suspensão da atividade. Nessa hora, bom senso.
Ao contrário do que se divulga em textos leigos, a Dor Muscular Tardia
não está relacionada à concentração de lactato sangüíneo e sim com o
tipo de contração muscular. MacArdle (1998) cita que as contrações
excêntricas, como por exemplo correr na descida, não aumentam tanto a
concentração de lactato mas geram dores musculares.
Como já vimos em edições passadas, está bem estabelecido pela ciência
que a contração excêntrica gera uma quantidade de força aproximadamente
duas vezes mais que as isométricas recrutando menor número de unidades
motoras implicando em maior estresse mecânico. A dor Muscular Tardia
pode ou não estar associada à inflamação das fibras musculares que podem
advir das contrações excêntricas. O que não está bem estabelecido é a
questão da inflamação estar especificamente associada ao tipo de
contração.
Pelo sim pelo não, o fato é que a Dor Muscular Tardia é um fato
conhecido. Da mesma forma, a causa não se refere a apenas "uma"
circunstância. Aí está mais uma boa razão para esquecermos certas
afirmações vistas em salas de musculação e até em cursos.
Discussões a parte, pelo menos a maioria dos pesquisadores aceita uma seqüência de fatos a saber:
As ações de estiramento alteram a permeabilidade da membrana celular
rompendo as proteínas estruturais dentro das fibras, do tecido
conjuntivo e do sarcolema trazendo como conseqüência o desequilíbrio da
função dos íons de cálcio. Abrem-se assim, portas para a presença de
microrganismos causadores da inflamação. O organismo tentando se
proteger libera substâncias vasodilatadoras estimulando as terminações
nervosas geradoras da dor. A proteção de danos maiores e futuras ações
similares é feita com a presença de proteínas de estresse que também são
estimuladas iniciando a regeneração tecidual. Aí mora o segredo! Esse
mecanismo protetor é transitório e seu efeito termina se o treinamento
não tiver uma seqüência.
---------------------------------------------------------------------------------------------------------------------------------------------------
Dor Lombar
A dor lombar representa hoje uma das maiores queixas nos consultórios
médicos, tanto por parte dos sedentários como dos atletas de diversas
modalidades esportivas. Com mais ou menos intensidade, em algum momento
da vida a maioria das pessoas um dia acaba convivendo com ela e
geralmente no melhor da vida produtiva, em torno dos 45 anos, onde os
adultos costumam ser surpreendidos pela dor. Entre os idosos inativos
figura entre as três principais ocorrências.
Até as crianças do mundo moderno não escapam, em função da associação da
inatividade física e o excesso de carga ao transportar mochilas pesadas
para a escola.
No esporte, a dor lombar está, em sua maioria, ligada à combinação dos
movimentos de flexão com rotação do tronco acrescido de carga, além dos
excessos de treinamento na busca incessante de resultados. Segundo
Kapandji 2000, esses movimentos descritos são os mais agressivos aos
anéis fibrosos do disco intervertebral por conta da própria estrutura.
Determinadas angulações da rotação de tronco fazem coincidir as ranhuras
internas dos anéis diminuindo a capacidade de dissipar forças.
Justamente esses movimentos combinados estão presentes em muitas
modalidades esportivas tais como o golfe, o futebol, o balé, o basquete,
o vôlei, a ginástica Olímpica e os lançamentos de dardo, disco peso
entre outras.
Quando a dor aparece, o mais importante é a investigação da origem onde o
paciente deve optar por médicos que não poupam esforços no sentido de
detectar realmente o problema. Da mesma forma, o paciente não deve
ocultar nenhuma informação, por mais insignificante que possa parecer.
Hoje em dia a Medicina dispõe de muitos recursos e exames que diminuem
muito as chances de erros de diagnósticos tais como Raio X, Mielograma,
tomografia computadorizada, Ressonância Magnética, Cintilografia Óssea,
Eletromiograma entre outras. A opção por um ou vários exames é do médico
e depende de cada caso e gravidade. Muitas são as origens da dor e os
sintomas podem levar à uma interpretação errada se não forem esgotadas
todas as possibilidades de diagnóstico preciso.
O paciente deve descrever para o médico, com detalhes, todos os
movimentos feitos durante o dia, sejam eles laborais ou esportivos.
Geralmente a investigação médica começa com a anamnese e com testes de
movimentos reflexos das raízes nervosas das vértebras lombares e sacral,
assim como a funcionalidade das cadeias musculares diretamente
relacionada com a coluna lombar. Desvios posturais funcionais e ou
estruturais são observados em várias posições e movimentos: de pé,
sentado, andando, parado e passando de uma posição para outra.
De uma maneira inteligente, o tratamento deve ser decidido por uma
equipe multidisciplinar envolvendo o médico, o fisioterapeuta e o
profissional de Educação Física.
Não são poucos os problemas de coluna cujos sintomas podem ser
confundidos: Lesões nos tecidos moles, distensões e ou entorses, dor
ciática, hérnia de disco de diversos graus, doença de scheuermann,
apófise vertebral, síndrome facetária, espondilólise e espondilolistese,
osteoporose, dor referida com origem em outras patologias, síndrome do
músculo piriforme, infecções entre outras.
Os Esportes Individuais - Ciclismo - Na posição ereta ao pedalar, a
coluna lombar fica menos sujeita ao estresse. Entretanto, a posição
aerodinâmica usada pelo ciclista de estrada, a lombar é muito
sacrificada. Muitos atletas em competições longas mau conseguem descer
sozinhos da bicicleta após cruzar a linha de chegada com dores lombares
por terem permanecido longo período com as costas arredondadas.
As formas para amenizar esse tipo de problema são: em primeiro lugar
usar bicicleta com quadro ajustado às medidas corporais do atleta.
Variar as posições de pegada no guidão durante a competição e pedalada
em pé e sentado nas subidas. Fazer treinamento complementar de reforço
dos grupos musculares que sustentam a coluna lombar.
Do outro lado da moeda, pessoas que pedalam a lazer mas com marcha
elevada mantendo baixa rotação, sob pretexto de ser mais confortável
também pode provocar a fadiga na região. Pedalar em baixa cadência
aumenta a solicitação dos glúteos e dos posteriores de coxa modificando a
inclinação pélvica neutra induzindo a uma retificação lombar. Da mesma
forma, pedalar sentado em subida por longo período leva ao mesmo
problema.
No mountain bike o impacto ao transpor obstáculos e as quedas são as
causas mais comuns. Treinar a técnica correta de subida, descida, e os
vôos, assim como usar bicicletas bem equipadas são as medidas que
diminuem a incidência.
No spining as dores lombares só acontecem com o abuso de manobras ou ajustes inadequados do equipamento ao aluno.
---------------------------------------------------------------------------------------------------------------------------------------------------
Tendinite e Bursite
O que são tendinite e bursite?
Tendinite e bursite são condições comuns que envolvem a inflamação do
tecido macio ao redor dos músculos e ossos, mais freqüentemente no
ombro, cotovelo, punho, quadril, joelho e tornozelo. A bursa é um
pequeno saco cheio de fluido que atua como amortecedor entre um osso e
outras partes que movem: músculos, tendões ou pele. A bursite ocorre
quando a bursa fica inflamada (vermelhidão e aumento de fluido na
bursa). O tendão é uma faixa de tecido fibroso que conecta os músculos
aos ossos. Tendinite é inflamação de um tendão. Tendões transmitem a
tração do músculo ao osso para ocasionar movimento, e podem ser
pequenos, como os nas mãos, ou grandes, como o tendão de Aquiles no
calcanhar.
Causas da tendinite e bursite
A bursite é mais comumente causada pelo superuso ou trama direto a uma
articulação. A tendinite é mais freqüentemente resultado de lesão por
esforço repetitivo na área afetada. Essas lesões ocorrem mais
freqüentemente com a idade, uma vez que os tendões ficam menos flexíveis
e desta forma mais susceptíveis à lesão. Carpinteiros, músicos,
jardineiros e atletas, os quais fazem atividades que requerem movimento
repetitivo e colocam estresse sobre as articulações, são os que sofrem
maior risco de tendinite e bursite. Infecções, artrite, gota, doença da
tiróide e diabetes também podem causar inflamação na bursa ou no tendão.
Tendinite no tendão de Aquiles
Lesões no tendão de Aquiles envolvem irritação, estiramento ou rasgo do
tendão que conecta o músculo da panturrilha com a parte de trás do
calcanhar. Tendinite no tendão de Aquiles é uma lesão comum de superuso,
mas também pode ser causada por músculo da panturrilha rígido ou fraco,
ou qualquer condição que faça com que o tendão fique menos flexível e
mais rígido, como artrite reativa ou envelhecimento normal.
Tendinite no tendão de Aquiles pode acontecer a qualquer pessoa que
participa regularmente de uma atividade que cause a contração da
panturrilha, como subir escadas, mas é mais comum em atletas de fim de
semana de meia idade. Entre atletas profissionais, a maioria dos casos
de tendinite no tendão de Aquiles parece ocorrer em esportes de rápida
aceleração ou saltos, como futebol, tênis e basquete. Tendinite no
tendão de Aquiles pode ser uma condição crônica.
A tendinite é o fator mais comum para contribuir no rompimento do tendão
de Aquiles. Quando o tendão está enfraquecido pela idade ou superuso,
um trauma pode fazer com ele se rompa. Essas lesões podem ser súbitas e
agonizantes.
Diagnóstico da tendinite e bursite
O diagnóstico da tendinite e bursite começa com histórico médico e exame
físico. O paciente descreverá a dor e circunstâncias nas quais ela
acontece. A localização da dor, quando ela começa, se sua severidade
varia durante o dia, e os fatores que a aliviam ou agravam são
importantes para o diagnóstico. Médicos e fisioterapeutas usarão testes
manuais para determinar qual tendão está envolvido. Raio-x não mostra
tendões ou bursas, mas pode ser útil para eliminar problemas ósseos e
artrite. No caso de tendão lacerado, o raio-x pode ajudar a identificar
qual tendão foi afetado. O médico também pode usar ressonância magnética
para confirmar rompimento total ou parcial. Teste com injeção
anestésica é outra forma de diagnosticar tendinite. Para eliminar a
suspeita de infecção o médico pode remover e testar o fluido da área
inflamada.
Tratamento da tendinite e bursite
O tratamento da tendinite e bursite visa sarar a lesão na bursa ou
tendão lesionado. O primeiro passo do tratamento, tanto da tendinite
quanto da bursite, é reduzir a dor e inflamação com descanso,
compressão, elevação e antiinflamatórios. Gelo também pode ser usado em
lesões agudas. Quando o gelo é necessário, uma bolsa de gelo pode ser
aplicada na área afetada por 15-20 minutos a cada 4-6 horas por 3-5
dias. Uso mais prolongado de gelo e programa de alongamento pode ser
recomendado por um médico. Atividade envolvendo a articulação afetada
também deve ser restringida para encorajar a recuperação e prevenir mais
lesões.
O médico ou fisioterapeuta pode usar ultra-som para aquecer tecidos mais
profundos e melhorar o fluxo sanguíneo. Iontoforese também pode ser
usada. Isso envolve o uso de corrente elétrica para empurrar medicamento
através da pele diretamente sobre a bursa ou tendão inflamado.
Alongamento suave e exercícios de fortalecimento são adicionados
gradualmente. Massagem do tecido mole também pode ajudar.
Se não houver melhora, o médico pode injetar medicamento corticóide na
área ao redor da bursa ou tendão inflamado. Embora essas injeções sejam
comuns no tratamento, elas devem ser usadas com cautela. Se ainda não
houver melhora depois de 6-12 meses o médico pode fazer artroscopia ou
cirurgia aberta para reparar o dano e aliviar pressão sobre os tendões e
bursa.
Se a bursite for causada por uma infecção, o médico pode receitar antibióticos.
Se o tendão for rompido completamente, cirurgia pode ser necessária para reparar o dano.
Prevenção da tendinite e bursite
Para prevenir a inflamação e reduzir sua gravidade e recorrência recomenda-se:
* Realizar aquecimento e alongamento antes de atividades físicas.
* Fortalecer a musculatura ao redor da articulação.
* Fazer paradas freqüentes ao realizar atividades repetitivas.
* Praticar boa postura corporal ao realizar atividades diárias.
* Começar novos exercícios físicos lentamente. Aumentar gradualmente a
demanda física depois de várias sessões de exercícios bem tolerados.
---------------------------------------------------------------------------------------------------------------------------------------------------
Meniscos
Os meniscos são qualquer uma das duas partes específicas de cartilagem
do joelho. Há o menisco lateral e o medial, ambos são tecidos
cartilaginosos que dão integridade estrutural ao joelho quando este
sofre tensão e torção. Os meniscos servem para dispersar a fricção na
articulação entre a tíbia e o fêmur.
Lesões nos meniscos
Na osteoartrite, os meniscos são lacerados ou desgastados pelo superuso,
idade ou lesão. A articulação fica dolorida quando usada, porém se não
há carga a dor vai embora. Um menisco lacerado pode ser reparado através
de cirurgia e pela capacidade do corpo de se recuperar.
Caso o dilaceramento esteja fora do suprimento de sangue para o menisco
há pouca probabilidade que o organismo o recupere por si mesmo. Nesse
caso, a cirurgia de artroscopia remove a tecido lacerado permitindo ao
joelho funcionar com algum menisco faltando. Em geral, pacientes jovens
não reagem tão bem a esse tipo de tratamento quanto os mais velhos e
sedentários. Em situações nas quais o menisco está danificado de uma
forma que não é possível reparo nem remoção parcial, a opção pode ser a
meniscectomia (remoção total do menisco).
Tratamento de lesões nos meniscos
Quando uma pessoa tem lesão nos meniscos deve consultar um médico. Após
os exames médicos apropriados um ortopedista decidirá se o paciente deve
o não passar por cirurgia. Caso a cirurgia não seja necessária, o
paciente provavelmente terá que dar uma parada nas suas atividades
normais para permitir que os meniscos sarem.
Reabilitação depois de cirurgia no menisco
Depois de uma cirurgia bem-sucedida para tratar parte destruída do
menisco, o paciente deve seguir um programa de reabilitação para ter os
melhores resultados. A reabilitação depois de uma cirurgia de menisco
depende se todo o menisco foi removido ou reparado. Se a parte destruída
do menisco foi removida, o paciente geralmente começa a andar um ou
dois dias depois da cirurgia, e volta às atividades normais depois de
duas ou três semanas. Entretanto, cada caso é diferente e o paciente
deve consultar o cirurgião.
Caso o menisco tenha sido reparado, o programa de reabilitação é mais
intensivo. Depois da cirurgia uma joelheira é colocada no paciente, a
qual permite movimentos controlados do joelho. O paciente é encorajado a
andar usando muletas a partir do primeiro dia, e na maioria do tempo
pode colocar peso sobre o joelho. Depois de algumas semanas o paciente
pode começar a andar usando somente a joelheira. A partir do segundo mês
o paciente pode andar livremente e também fazer alguns exercícios leves
(bicicleta ergométrica, natação, etc.). Se a reabilitação for feita
apropriadamente, o paciente pode retornar gradualmente às atividades
mais pesadas (corrida). Porém, cada caso é único e o paciente deve
seguir o médico e fisioterapeuta para um programa de reabilitação
apropriado.
---------------------------------------------------------------------------------------------------------------------------------------------------
Tendão de Aquiles
As alterações que podem ocorrer no tendão de aquiles de atletas
compreendem as paratendiites, tendinites, bursite retrocalcaneana e
ruptura do tendão.
Paratendinite
É a inflamação do paratendão que pode ocorrer com ou sem o envolvimento
do tendão. O paratendão pode inflamar por erro de treinamento, calçado
inadequado, encurtamento muscular do tríceps sural, aquecimento ou
alongamento inadequados.
O atleta apresentará dor na região posterior do calcanhar que piora com a
atividade física, estando freqüentemente relacionado ao aumento abrupto
da carga de treinamento.
O exame físico demonstra aumento da sensibilidade à palpação da região
do tendão calcâneo, edema localizado, calor local, claudicação.
Tendinose
A tendinose parece ser um processo degenerativo relacionado à idade que
pode ocorrer sozinho ou associado com a paratendinite. Uma avaliação
histológica revelou hipercelularidade, proliferação vascular e uma
estrutura de fibras anormal, diferente de um processo inflamatório.
Ao exame, encontra-se dor à palpação sobre a inserção do tendão ou cerca
de 4 cm acima, freqüentemente associado com edema. O paciente se queixa
de dor na deambulação e piora quando fica muito tempo em pé.
Bursite Retrocalcaneana
É caracterizada pela inflamação da bursa retrocalcaneana, que se
encontra ter o calcâneo e o tendão de Aquiles, estando algumas vezes
associado ou a tendinopatia ou a paratendinite e freqüentemente há uma
tuberosidade posterior e superior proeminente, denominada deformidade de
Haglund.
Ao exame o paciente apresentará edema e dor medial e lateral ao tendão de Aquiles.
Ruptura do Tendão de Aquiles
A ruptura do tendão de Aquiles tipicamente ocorre após uma dorsiflexão
forçada e o paciente tem a sensação de que levou uma pedrada ou um chute
na panturrilha, devido a forte dor que sente no local. Apesar da dor
súbita, muitas vezes o atleta chega ao atendimento médico praticamente
sem dor, caminhando com certa dificuldade e impossibilitado de fixar nas
pontas dos pés.
Ao exame, encontra-se edema no local, dor à palpação e freqüentemente é
palpável um defeito no local da ruptura. Um exame clássico para
diagnóstico é o teste de Thompson, que consiste em posicionar o paciente
em decúbito ventral e a seguir o médico realiza a compressão da
panturrilha com a mão. Se não houver a flexão plantar do pé ou uma
grande diminuição desta, estará confirmado o diagnóstico de ruptura do
tendão de Aquiles.
Tratamento
Paratendinite, Tendinose e Bursite Retrocalcaneana
Estas patologias são adequadamente tratadas com repouso, aplicação de
gelo, administração de anti-inflamatórios e tratamento fisioterápico. O
tratamento cirúrgico é exceção.
Ruptura do Tendão de Aquiles
Têm sido publicados diversos trabalhos sobre o tratamento do tendão de
Aquiles roto, alguns defendendo o tratamento conservador, outros o
tratamento cirúrgico
A maioria dos autores recomendam o tratamento cirúrgico, devido a menor taxa de re-ruptura e o rápido retorno a atividade.
---------------------------------------------------------------------------------------------------------------------------------------------------
Lesões na Perna
Inflamações na região da tíbia (conhecidas como canelite)
A lesão mais provável em corredores e caminhantes iniciantes é a
popularmente conhecida "canelite", que também é chamada de síndrome de
estresse do medial tibial, a qual é simplesmente uma inflamação ao longo
do lado interno do osso da tíbia.
Fratura por estresse geralmente causa uma dor contínua e restrita a um
ponto. Não corra. Se você tem uma dor ou sensibilidade mais difusa no
terço inferior da parte interna da perna, ou ao longo de toda a tíbia, e
se o alongamento alivia a dor, é menos provável que seja uma fratura.
Caso consiga lidar com a dor, corra sobre superfícies mais macias.
No caso de inflamação na região da tíbia, dor é sentida estendendo-se os
dedos e realizando exercícios de impacto contra o solo. Dói se você
pressionar a área com o dedo. Fisiologicamente, isso é uma inflamação
nos tendões ou músculos da área. A dor piora gradualmente durante a
corrida, porém, em alguns casos, melhora quando o corpo está bem
aquecido mas retorna ao final do exercício. Em outros casos, a dor
melhora assim que a corrida termina.
Causas:
* Correr jogando o peso muito pra frente;
* Pisar no solo com o primeiro terço do pé;
* Passadas muito largas;
* Super-pronação
* Calçado muito apertado ao redor dos dedos;
* Tênis de corrida pouco flexível;
* Arco de pé fraco também pode contribuir;
* Panturrilha rígida estressando as estruturas da tíbia...
* ... A qual faz tensão e puxa os músculos da tíbia;
* Corredores iniciantes são mais propensos.
* Supertreinamento é marca registrada; especialmente:
* Aumentando o volume de treinamento muito rapidamente;
* Correndo sobre superfícies duras;
* Muito treino de velocidade, muito prematuramente, sobre superfícies duras.
Prevenção:
Dê preferência a tênis de corrida flexíveis na parte frontal. Troque o
tênis de corrida sempre que usá-lo de 480 a 640 km. Use uma calcanheira
para reduzir o choque, assim como suporte para arco do pé ou palmilha de
amortecimento, se necessário. Não aumento seu volume de treinamento
drasticamente ou faça treino de velocidade prematuramente. Equilibre o
seu treinamento. Corra uma menor quilometragem e o faça sobre
superfícies mais macias. Inclua corrida em piscina ou outra atividade
física complementar.
Concreto é seis vezes mais severo para os seus tecidos da tíbia do que o
asfalto. O asfalto é três vezes mais severo do que a terra batida. A
grama é ainda mais macia, e diminui significativamente o risco de
inflação na região da tíbia. Retorne o volume de treino nas ruas em 1,5
ou 3 km por vez à medida que volta ao treinamento pleno. Use ortopédicos
ou tênis anti-pronação.
Alongue antes da corrida, e mais uma vez depois do aquecimento. Cometeu
um erro no treinamento e está com a canela doendo? Coloque gelo, tome
anti-inflamatórios não esteróides e não cometa o mesmo erro novamente!
A canela sempre dói depois de uma sessão de treino na pista de
atletismo? Então faça seu treino de velocidade sobre terra batida,
grama, areia, ladeira acima, na esteira ergométrica ou faça corrida na
piscina. Também conserte qualquer erro no treinamento. Faça a quantidade
apropriada de treino de velocidade e corra num ritmo adequado.
Gradualmente aumente os treinos de velocidade para até 10% do volume
semanal em uma sessão, e não corra mais rápido do que o seu ritmo numa
corrida de 5 km até que seja capaz de realizar os 10% sem dores severas.
Não se esqueça de fazer o desaquecimento, ou volta à calma...
Provavelmente a parte do treino mais negligenciada. Correr por mais 3 ou
5 km pode parecer horripilante depois de fazer 20 repetições de 400
metros no ritmo de corrida de 5 km. Isso é horripilante se você não está
em forma suficiente para correr esses intervalos sem um pouco de
reserva! A corrida leve introduz sangue com seus nutrientes e acelera a
extração dos produtos do desgaste da corrida rápida. Adicione 400 metros
de caminhada no final e você também estará diminuindo o acúmulo
sanguíneo pós-exercício que contribui para inflamação nos músculos.
Molhe suas pernas com água gelada, coloque seus pés para o alto por 20
minutos enquanto se re-hidrata e desaquece, e então tome uma ducha e
faça os alongamentos.
A musculatura da tíbia trabalha de encontro aos grandes músculos da
panturrilha, e é a última musculatura a aquecer e a primeira a esfriar.
Com isso em mente, faça exercício para fortalecê-la. Sentado numa
cadeira, desenhe círculos largos com o seu dedão do pé, e depois desenhe
o alfabeto. Depois de algumas semanas, adicione o exercício "pote de
tinta": sentado numa mesa, pendure um peso no dedão do pé e o levante
flexionando o tornozelo numa seção de 12 repetições. Ou então enganche
um cinto elástico, ou item similar, ao redor do dedão do pé e empurre
conta ele 10 vezes e depois o puxe em sua direção 10 vezes. Reduza sua
quilometragem para se livrar da inflamação na região da tíbia. Já que os
músculos da região da tíbia são os últimos a aquecer, vestir meias de
cano longo pode ajudar no aquecimento.
Dor na parte exterior da tíbia? Caminhe apontando os pés para dentro por
um minuto por dia. Dor na parte interior? Caminhe com os pés apontados
para fora por um minuto. Aumente gradualmente os exercícios descritos
acima até atingir 5 minutos. Então, pratique a caminhada sobre seus
dedos e sobre o calcanhar com os pés apontando para dentro e para fora.
Tratamento - Use gelo e anti-inflamatórios não esteróides no começo da
inflamação. Então trabalhe a flexibilidade: alongue antes e depois do
exercício. Deite-se de costas com um pé no ar. Coloque uma toalha em
volta da sola do seu pé, e puxe com a sua mão esquerda para trazer os
dedos do pé para baixo e para a esquerda, o que irá alongar os músculos à
direita.
Também massageie gentilmente o músculo respeitando sua tolerância à dor.
Use gelo alternando com calor úmido... então submeta a musculatura à
amplitude total de movimento. Use anti-inflamatórios não esteróides.
Síndrome Compartimental
Esta enfermidade geralmente está relacionada ao compartimento anterior
da parte inferior exterior da perna, a área em frente da fíbula. A parte
interior da perna é dominada pelo osso da tíbia. O compartimento
sustentado por esses ossos é envolvido por uma bainha forte contendo
músculos, nervos e vasos sangüíneos.
A síndrome compartimental resulta em uma dor muscular em decorrência de
os músculos terem crescido mais rapidamente do que a bainha que os
envolve. Isso inclui uma forma de inflamação na tíbia, porém isso também
afeta os outros músculos menores da parte inferior da perna. Seu
músculo da tíbia (tibial anterior) ficará rígido, insensível (caso os
nervos estejam envolvidos) e você poderá ter uma sensação de pressão
devido ao excesso de fluido ou desenvolvimento do músculo. A dor é na
parte exterior da perna e, diferente da verdadeira inflamação na tíbia, a
dor aparece durante o exercício e dura até muito tempo depois de
terminar a sua sessão de treinamento. O diagnóstico é feito com a
verificação através de pressão, embora o especialista geralmente vá
verificar se há fratura por estresse antes.
Alguns músculos crescem tanto que eles constringem o fluxo sangüíneo na
bainha, resultando em necrose (uma emergência médica) do músculo. Os
nervos na bainha também podem ser pressionados.
Massagem, gelo e anti-inflamatórios podem ajudar, porém pode ser
necessário ficar vários meses sem correr. Cirurgia (fasciotomia) pode
ser necessária se a dor retornar, isto aliviará a pressão e dará ao
músculo mais espaço para se expandir. A primeira providência é reduzir
sua quilometragem para permitir seus músculos, e a bainha que os rodeia,
se adaptem.
Tal qual as inflamações na tíbia, a síndrome compartimental ocorre em
pessoas que elevaram rapidamente a quilometragem ou introduziram treino
de velocidade subitamente. Alongue regularmente e faça exercícios com
pesos leves e mais repetições para diminuir o risco.
Outros problemas nos músculos
Esses e outros problemas musculares são geralmente tratados pelo método
RICE . Previna ou proteja os seus músculos de sofrerem mais danos com
descanso, gelo, compressão e elevação.
Quando você se contunde, e é você que provoca a contusão, os vasos
sangüíneos na área contundida se expandem. O fluido extra, ou edema,
causa dor. Não mascare essa dor com Tylenol. O sangue é necessário para
levar o material de reparo, mas muita inflamação constringe o fluxo
sangüíneo e pode interferir na cura: combata o inchaço com gelo. Use
gelo por 15 minutos a cada hora durante 2 dias.
Gelo diminui a inflamação, prevenindo muitos pontos sensíveis de ficarem
lesionados. Molhar as suas pernas com água gelada depois da corrida tem
o mesmo efeito -- isso pode diminuir a fadiga e ainda diminuir a
temperatura corporal. Você pode usar gelo para resfriar a área
inflamada, ou então ervilhas congeladas ou outros vegetais, ou ainda um
daqueles "cold packs". Alguns minutos depois de remover a compressa de
gelo, o sangue irá correr para a área machucada levando nutrientes que
ajudarão na recuperação.
Uma vez que o calor atrai mais sangue e fluidos, use calor somente depois que o inchaço tiver ido embora.
Um bandagem de compressão precisa de habilidade para ser usada. Nunca
permita que a compressão restrinja a circulação sangüínea para os dedos
do pé.
Elevar o membro lesionado por uma hora ou duas também pode ajudar a
diminuir a inflamação, mas o seu principal parceiro é o gelo ou seu
equivalente.
Ainda dói depois de múltiplas aplicações de gele e elevação? Então tome a
dose apropriada de anti-inflamatórios não esteróides para diminuir a
inflamação.
Exercícios fortes aumentam os níveis de radicais livres, os quais podem
danificar seus músculos. Pesquisadores finlandeses demonstraram que
tomar 2.000 miligramas ( 2 gramas) de vitamina C antes, durante e depois
de uma corrida de 10 km acelera a recuperação. A vitamina E também
funciona. Use esta combinação por 5 ou 6 sessões chaves ao mês para
evitar os efeitos colaterais de consumo muito alto de vitaminas.
Como regra, o músculo distende na parte posterior da perna devido a
correr muito rápido, ou devido à passada muito larga. Você precisará
repousar e ir mais devagar.
Diminuir o trabalho de velocidade com alguns dias de descanso ativo, e
submeter os seus músculos numa amplitude de movimento confortável, irá
levar nutrientes que estimularão a recuperação. Assim, você também
manterá a forma. Massagem pode aumentar a circulação, levando nutrientes
e oxigênio aos músculos tensos, ou lesionados, apressando a
recuperação, ou, pelo menos, tornando a dor menos desconfortável.
Massagem pode reduzir os níveis de dor e estresse, porém tente não usar
isso para habilitá-lo a voltar diretamente para as pistas e distender
novamente o músculo. A distensão muscular é classificada desde o
primeiro grau, no qual há pouco dano ao músculo e nenhuma restrição à
extensão do movimento; ao segundo grau com maiores danos e inchaço; até o
terceiro grau no qual há a ruptura completa do grupo muscular e
limitação severa de movimentos. Geralmente, quanto mais dói, maior é a
área do tecido muscular distendida. O terceiro grau de distensão
geralmente precisa ser tratado por um especialista, para ajudá-lo a
superar a dor e o perigo de um dano duradouro se não houver a
reabilitação apropriada e com paciência.
A distensão muscular maior irá exigir que você pare de correr.
Distensões menores, se não doem quando você corre, irão curar com
descanso ativo. Mas:
* Corra 20 segundos por km mais lento que o usual;
* Evite corridas longas... faça 11 no lugar de 22;
* Evite ladeiras... você tende a correr muito rápido quando as desce.
* Nada de treinos de velocidade;
* Não dê passadas muito largas.
Combinação de corrida leve e método RICE para a fase aguda de
aproximadamente 2 dias, então alongamento e massagem depois, e
anti-inflamatórios, se apropriados, devem ajudar a recuperação dos
músculos.
Pratique o bom estilo de corrida antes de fazer treinos de velocidade
novamente. Use tênis de corrida apropriados. Se você usa tênis leves de
competição para as sessões de velocidade, faça bastante alongamento da
panturrilha e Aquiles para prepará-los para o calcanhar baixo. Entre na
corrida rápida depois do aquecimento, alongamento e exercícios. Faça
menos repetições nas primeiras duas sessões ao voltar.
Fratura de estresse da tíbia
A dor provocada pela fratura de estresse é geralmente contínua e restrita a um ponto. Não corra.
Se você sentir dor quando pressiona a tíbia... descanse. Fraturas de
estresse não aparecem no Raio-X até que a cicatrização já esteja
avançada. Porém, elas podem ser confirmadas bem cedo por uma varredura
do osso. O dilema --- a fratura de estresse requer de 6 a 8 semanas de
exercício sem impacto para curar. Use exercícios sem corrida para manter
o tônus muscular até que confirme se você tem uma fratura. Corrida na
piscina, treino elíptico e ciclismo são as melhores opções de exercício.
---------------------------------------------------------------------------------------------------------------------------------------------------
Entorses de Tornozelo
As lesões do tornozelo estão entre os mais comuns problemas vistos por
médicos em atendimento de emergência, sendo graduadas dependendo da
gravidade da lesão.
As entorses podem envolver os ligamentos laterais, ligamentos mediais e ou a sindesmose.
Lesão do Complexo Ligamentar Lateral
O complexo ligamentar lateral é formado pelo ligamento talofibular
anterior (LTFA), pelo ligamento talofibular posterior (LTFP) e pelo
ligamento fibulocalcâneo (LFC).
A maioria das entorses do tornozelo envolvem o complexo ligamentar
lateral., comumente associadas a atividades esportivas, especialmente em
atletas entre 15 e 35 anos de idade.
O paciente geralmente relata uma lesão do tornozelo quando fazia um
movimento de mudança de direção e a maioria lembra-se da direção do
movimento. As causas comuns são atividades esportivas, como futebol,
saltos, corridas, ou traumatismos quando caminhava ou descia uma escada.
No exame é facilmente localizado o ponto de dor sobre os ligamentos que
foram lesionados. Aumento de volume e equimose podem estar presentes no
local.
Os exames radiográficos são úteis para identificar alguma lesão óssea, como uma fratura ou avulsão.
As entorses do tornozelo são classificadas em três graus: Grau I envolve
uma lesão microscópica do ligamento. Grau II envolve uma lesão
macroscópica. Grau III uma completa ruptura do ligamento.
Tratamento
Lesões grau I e II ocorrem nos ligamentos LFC e LTFA, e são tratadas
conservadoramente, com repouso, gelo, elevação da extremidade,
medicações anti-inflamatórias, por 24 a 72 horas. Após, avalia-se a
estabilidade e inicia-se o tratamento fisioterápico, com retorno gradual
a atividade física.
Lesões grau III freqüentemente apresentam ruptura dos LFC e do LTFA,
podendo tornar-se um tornozelo instável. O tratamento conservador pode
ser realizado inicialmente, com imobilização por cerca de 6 semanas,
quando então inicia-se um programa de fisioterapia. Alguns autores
preferem o tratamento cirúrgico em determinados pacientes, especialmente
atletas de alto nível.
Aproximadamente 20% dos pacientes podem apresentar sintomas residuais de dor e instabilidade após uma lesão do tornozelo.
Lesão do Complexo Ligamentar Medial
É formado pelo deltóide superficial e profundo, sendo uma lesão muito
menos comum e quando ocorre geralmente está associada a outras lesões,
como da sindesmose e do complexo ligamentar lateral, usualmente com
lesão parcial das fibras do deltóide superficial
A lesão isolada do deltóide deve ser tratada conservadoramente, pelo
método PRICE (proteção, repouso, gelo, compressão, elevação,
antiinflamatórios e fisioterapia.
---------------------------------------------------------------------------------------------------------------------------------------------------
Lesões do ombro
O ombro é uma articulação peculiar, com movimentação multi-direcional.
Apresenta várias estruturas anatômicas estabilizadoras, como ligamentos,
relevos ósseos e músculos. Há também um sistema maravilhoso de
deslizamento para permitir movimentos suaves composto por bursas (bolsas
em latim) que, quando inflamadas, geram bursites.
O ombro tem quatro grupos musculares principais que o movem, chamados de manguito rotador.
O estudo das patologias do ombro teve grande impulso nos anos 90, e
muitos dos problemas que eram rotulados como “bursites” eram, na
verdade, enganos de diagnóstico.
Hoje temos patologias comuns como:
a) Síndrome do impacto – freqüente no ombro de atletas de esportes de arremesso
b) Tendinites calcáreas- calcificações dolorosas
c) Lesões de manguito rotador- lesões dos músculos que movem os ombros
d) Instabilidades – pacientes que “tiram o ombro do lugar”
Cabe ao médico ortopedista o diagnóstico desses vários quadros mórbidos
lançando mão de recursos modernos como radiografias adequadas, ultra som
diagnóstico, ressonância magnética, etc.
FONTE:BECKERFUT FUTEBOL CLUBE de NATAL | |
|
Análise epidemiológica de lesões no futebol de salão durante o XV Campeonato Brasileiro de Seleções Sub 20
Análisis epidemiológico de las lesiones en el fútbol de salón durante el XV Campeonato Brasileño de Selecciones Sub 20
Rodrigo Nogueira RibeiroI; Leonardo Oliveira Pena CostaII
IUniversidade Federal de Minas Gerais
IIPontifícia Universidade Católica de Minas Gerais
Endereço para correspondência
RESUMO
INTRODUÇÃO:
Vários autores têm investigado a incidência de lesões no futebol.
Entretanto, poucos trabalhos têm analisado as lesões no Futebol de
Salão. O objetivo deste estudo foi analisar a incidência, circunstâncias
e características das lesões registradas no Futebol de Salão
durante o XV Campeonato Brasileiro de Futebol de Salão Sub 20.
MÉTODOS:
Fisioterapeutas ou médicos de todas as seleções participantes do XV
Campeonato Brasileiro de Futebol de Salão Sub 20 responderam a um
questionário para investigar a ocorrência de lesões durante as
partidas. A taxa de resposta foi de 100%.
RESULTADOS:
Um total de 32 lesões foi registrado durante as 23 partidas, com
incidência de 1,39 lesão por partida ou 208,6 lesões por 1.000
horas/jogo. Aproximadamente 1 a 3 lesões por partida resultaram em
afastamento de jogadores em partidas ou treinamentos. As lesões de
contato eram predominantes em 65,62% (21 das 32 lesões) e a maioria
dessas lesões não resultou no afastamento dos jogadores.
CONCLUSÕES:
O presente estudo observou que a incidência das lesões durante o XV
Campeonato Brasileiro de Futebol de Salão Sub 20 foi semelhante à
registrada em torneios de Futebol de Salão, mas superior aos achados
em torneios de futebol, caracterizando a especificidade do esporte.
Entretanto, circunstâncias e características são similares entre eles
devido à semelhança de demanda do esporte.
Palavras-chave: Futebol de salão. Futebol. Lesão. Taxa de incidência. Torneio.
RESUMEN
INTRODUCCIÓN:
Varios autores han estado investigando la incidencia de lesiones en
el fútbol. Sin embargo, pocos trabajos han estado analizando las
lesiones en el fútbol de salón. El objetivo de este estudio fue el de
analizar la incidencia, y las circunstancias, y características de
las lesiones registradas en el fútbol de salón durante el XV
Campeonato Brasileño de Fútbol de salón Sub 20.
MÉTODOS:
Médicos y/o fisioterapeutas del todos los participantes del XV
Campeonato Brasileño de Fútbol de salón Sub 20 contestaron una
encuesta para investigar la ocurrencia de lesiones durante las salidas.
La tasa de respuesta fue de 100%.
RESULTADOS: Un
total de 32 lesiones fueron registradas durante los 23 partidos con
una incidencia de 1.39 lesion para salida o 208.6 lesiones para 1.000
horas/juego. Aproximadamente 1 a 3 lesiones por partido provocaron la
salida de jugadores en partidos o entrenamientos. Las lesiones por
contacto eran predominantes en 65.62% (21 de las 32 lesiones), y la
mayoría de esas lesiones no producía la salida de los jugadores.
CONCLUSIONES:
El estudio presente observó que la incidencia de las lesiones
durante el XV Campeonato Brasileño de Fútbol de salón Sub 20 fue
similar a la incidencia observada en los torneos de Fútbol de salón
pero superior a los hallazgos en los torneos del fútbol,
caracterizando la especificidad del deporte. Sin embargo, las
circunstancias y características son similares entre ellos debido a
la similitud de demanda del deporte.
Palabras-clave: Fútbol de salón. Fútbol. Lesiones. Incidencia lesional. Torneos.
INTRODUÇÃO
O
Futebol de Salão é um esporte em ascensão que tem atraído cada vez
mais adeptos em todo o mundo. No Brasil é um dos esportes mais
difundidos, jogado por mais de 12 milhões de brasileiros, segundo a
Confederação Brasileira de Futebol de Salão (CBFS)(1).
Keller et al.(2)
afirmam que o futebol é responsável pelo maior número de lesões
desportivas do mundo. Estima-se que essas lesões são responsáveis por
50 a 60% das lesões esportivas na Europa e que 3,5 a 10% dos traumas
físicos tratados em hospitais europeus são causados pelo futebol(2-4).
Muitos estudos têm analisado a incidência e os fatores de risco das lesões no futebol(4-22), mas existem poucos trabalhos sobre as lesões no futebol society(3,23,24) e apenas 1 estudo em Futebol de Salão(13). Segundo Junge et al.(13),
em um estudo feito durante os torneios da Federação Internacional de
Futebol (FIFA) e jogos olímpicos entre 1998 e 2001, observou-se
incidência de 191 lesões por 1.000 horas de jogo no campeonato
mundial de Futebol de Salão da Guatemala em 2000, taxa cerca de duas
vezes maior que a maior incidência encontrada por eles em torneios de
futebol de campo (92 lesões por 1.000 horas de jogo). Essa diferença
pode ser atribuída à natureza do jogo, associada à alta velocidade
dos movimentos e à menor dimensão do campo de jogo, e à diferença de
pisos, resultando em um número maior de colisões e entorses,
respectivamente(13). Além das características próprias
desse esporte, o Futebol de Salão é uma das modalidades esportivas
mais praticadas em todo o mundo, o que faz com que sejam necessárias
investigações sistemáticas sobre a incidência de lesões.
Definição de lesão
Vários
estudos epidemiológicos definem o termo lesões esportivas de
diferentes formas, dificultando a comparação entre esses estudos(2,11,23,25-28). Em alguns estudos as lesões são definidas como aquelas tratadas pelo departamento médico e que requerem hospitalização(8).
Essas lesões esportivas eram registradas pelas apólices de seguro;
grande percentagem era grave e predominantemente lesões agudas eram
observadas. Além disso, lesões de gravidade baixa ou por overuse não eram registradas, denominado de "fenômeno ponta do iceberg"(28).
Em
estudos mais recentes a lesão tem sido definida como acontecimento
que teria como conseqüência um tempo de afastamento de jogos ou
treinos(9,17,24,29). Segundo Junge e Dvorak(11),
essa definição não é totalmente precisa. Primeiro, sua aplicação
depende da freqüência de treinos e jogos. Segundo, atletas lesados
podem ter participação moderada em treinos através de uma modificação
no seu programa de exercício. Terceiro, participação em treinos ou
em jogos depende de outros fatores, como disponibilidade de
tratamento adequado e importância do jogo.
O
Sistema de registro nacional de lesões atléticas dos Estados Unidos
(NAIRS) define lesão como acontecimento que limita a participação do
atleta por no mínimo um dia após sua ocorrência. Essa definição é
mais precisa, mas ainda não resolve todas as dificuldades antes
mencionadas(28). A definição do Conselho da Europa requer
que a lesão tenha no mínimo uma das conseqüências a seguir: 1)
redução da quantidade ou do nível da atividade esportiva, 2)
necessite de avaliação médica ou tratamento, e 3) tenha efeitos
sociais e econômicos desfavoráveis. Essa definição de lesão
atualmente parece ser a mais extensa, mas tem sido pouco usada(9,20).
Além
da definição de lesão esportiva, outro ponto que merece destaque é a
definição de gravidade. A gravidade das lesões tem sido definida
pela duração do afastamento da prática esportiva e classificada em
três categorias: leve (1 a 7 dias), moderada (8 a 21 dias) e grave
(mais de 21 dias de afastamento)(17,30-32). Van Mechelen et al.(28)
recomendam que a gravidade das lesões esportivas seja descrita com
base em seis critérios: natureza da lesão, duração e tipo de
tratamento, tempo de afastamento esportivo, tempo de afastamento do
trabalho, dano permanente e custo.
Ladeira(15)
afirma que os estudos epidemiológicos são o primeiro passo para a
elaboração de um programa preventivo. Médicos, Fisioterapeutas e
Educadores Físicos devem compreender a incidência, fatores de risco e
mecanismos das lesões para combater suas causas(2,33). Os
autores deste trabalho não têm conhecimento de estudos
epidemiológicos de lesões em praticantes de Futebol de Salão no
Brasil.
O objetivo
deste estudo foi fazer uma análise prospectiva da incidência,
circunstâncias e características das lesões no Futebol de Salão
registradas durante o XV Campeonato Brasileiro de Seleções Sub 20.
MÉTODOS
O
estudo foi realizado durante o XV Campeonato Brasileiro de Seleções
Sub 20, torneio organizado pela CBFS. Participaram do estudo um total
de 180 atletas com idade entre 17 e 20 anos, representando 10
seleções estaduais. Médicos, fisioterapeutas ou preparadores físicos
das 10 seleções participantes responderam a um formulário (figura 1)
para investigar a ocorrência de lesões durante os jogos. Esse
formulário foi adaptado pelo oficio médico da FIFA Avaliação Médica e
Centro de Pesquisa (F-Marc)(13). Quando um jogador se
lesionava, os detalhes de sua lesão eram registrados numa entrevista
com o autor principal dessa pesquisa. Após o termino do torneio, o autor
manteve contato regular com fisioterapeutas, técnicos e/ou atletas
por telefone, para acompanhar a evolução das lesões.
Nesse
estudo as lesões foram definidas como qualquer comprometimento
acontecido durante o jogo, não importando suas conseqüências em
relação ao afastamento subseqüente de jogos ou treinos(13).
O registro das lesões baseou-se na circunstância (com contato, sem
contato), localização, tipo e gravidade, apresentados na tabela 1. Neste estudo, os dados foram apresentados de forma descritiva.
Este
estudo foi aprovado pelo comitê de ética da Pontifícia Universidade
Católica de Minas Gerais e pelo Conselho Arbitral do XV Campeonato
Brasileiro de Seleções Sub 20, e todos os voluntários que
participaram deste estudo consentiram em sua participação.
Calculo da incidência
A
incidência das lesões foi expressa em número de lesões por jogo e em
número de lesões por 1.000 horas de jogo por atleta de acordo com
estudos prévios(12,13). O total de horas de jogo por
atleta foi calculado conforme a equação: 10 jogadores x 40 minutos =
6,67 horas. Tempo extra e a redução do número de atletas em quadra
durante as partidas não foram computados, pois nenhuma partida
necessitou de tempo extra e as exclusões dos atletas eram raras e
duravam pouco tempo.
RESULTADOS
Um
total de 32 lesões foi registrado durante os 23 jogos do XV
Campeonato Brasileiro de Seleções Sub 20, com incidência de 1,39
lesão/jogo. As circunstâncias das lesões foram registradas pela
ocorrência ou não de contato (trauma direto ou indireto). As lesões
com contato foram predominantes com 65,62% (21 das 32 lesões), sendo
que a maior parte dessas lesões não resultou em afastamento dos
atletas das atividades esportivas. Informações complementares sobre a
incidência, circunstância e características das lesões encontram-se
na tabela 1.
A
taxa de lesões que resultaram em afastamento de jogos e/ou treinos
foi de 0,48 lesão/jogo ou 71,7 lesões/1.000 horas de jogo.
Significativamente, lesões sem contato (34,38%; 11 das 32 lesões)
resultaram em afastamento de jogo das atividades esportivas do que as
lesões com contato (65,62%; 21 das 32 lesões). A gravidade (tempo de
afastamento) foi maior nas lesões sem contato em relação às lesões
com contato (detalhes na tabela 2).
DISCUSSÃO
O
presente estudo investigou a incidência e característica das lesões
no Futebol de Salão durante o XV Campeonato Brasileiro de Seleções
Sub 20. Todas as 10 seleções participantes do torneio cooperaram com
este estudo ao responder a um questionário adaptado do F-MARC(13)
após os jogos, resultando em um índice de resposta de 100%. Neste
estudo as lesões foram definidas como qualquer comprometimento
acontecido durante o jogo, não importando suas conseqüências em
relação ao afastamento subseqüente de jogos ou treinos(13).
O uso de uma definição extensa que inclui "todas as lesões (overuse
e trauma) causadas no futebol não importando suas conseqüências"
evita problemas associados com definições que sejam restringidas(13).
Permite a avaliação de lesões crônicas, avaliando o impacto da
elevada taxa de incidência de contusões leves e moderadas em relação a
fraturas, por exemplo. Além de disponibilizar informações adicionais
(como calculo da duração de afastamento do futebol e tratamento por
médico ou fisioterapeuta), o que permite expressar a incidência de
lesões de acordo com as diferentes definições, possibilitando a
comparação dos resultados com outros estudos.
Outro
fator importante é que essa definição mais abrangente torna possível
minimizar erros durante as coletas de dados por diferentes
examinadores de profissões diversas (Médicos, Fisioterapeutas,
Educadores Físicos, etc.), o que poderia ser uma das limitações para
esse tipo de estudo.
Vários estudos têm demonstrado grande diferença nas taxas de incidência das lesões registradas no futebol(2,11,23,25-28). Junge e Dvorak(11)
atribuem essas diferenças às definições heterogêneas, método de
coleta de dados, tempo de observação, tipo de estudo e
características das amostras encontradas nos trabalhos.
A
definição de lesão e sua gravidade são aspectos importantes no
registro das lesões esportivas e têm sido discutidos por muitos
autores(2,11,23,27,28). Junge e Dvorak(11)
afirmam que a definição de lesão deve ser baseada na prevalência da
queixa apropriada ao futebol e que a gravidade não seja determinada
apenas pela duração dos sintomas, mas também pelo dano tecidual, pois
pequenas lesões e lesões "curadas" por analgesia ou por medicação
são negligenciadas e a taxa de incidência das lesões pode ser
subestimada.
O sistema para a coleta dos dados também tem sido alvo de inúmeras discussões. Lindenfeld et al.(3) afirmam que o registro adequado deve incluir componentes como localização, tipo e circunstância da lesão. Junge e Dvorak(11)
recomendam que no cálculo exato da incidência de lesões o número
de jogos e treinos deve ser documentado individualmente para cada
atleta. Além disso, eles afirmam que o registro das lesões esportivas
deve ser feito de forma prospectiva, pois dados retrospectivos
possuem valor limitado, e estudos prospectivos, além de avaliarem a
incidência de lesões, também podem identificar grupos e fatores de
risco.
No presente
estudo a incidência de lesões (208,6 lesões/1.000 horas de jogo) foi
ligeiramente superior à incidência registrada por Junge et al.(13)
durante o Campeonato Mundial de Futebol de Salão da Guatemala de
2000 (191 lesões/1.000 horas de jogo). Essa maior incidência pode ser
explicada por fragilidade técnica e tática, assim como pela menor
força muscular, resistência, coordenação e experiência dos atletas
jovens. Modificações no sistema de treinamento de jovens atletas,
focando a técnica e habilidade, além da parte física, podem minimizar
a incidência de lesões esportivas(19). Não foi possível
avaliar lesões durante treinos, pois em torneios curtos como esse as
equipes fazem jogos diários, o que inviabiliza na maioria dos casos
treinamentos durante a competição, limitando nosso trabalho a avaliar
apenas a incidência de lesões/horas de jogo.
A taxa de incidência das lesões sem contato foi superior à das taxas encontradas em outros torneios(13),
e 45% dessas lesões resultaram em afastamento de jogos ou treinos.
Essa alta taxa de incidência de lesões sem contato pode ser um
indicativo de que os atletas tiveram tempo insuficiente de preparação
para a demanda do torneio e/ou não houve tempo hábil para a
recuperação de lesões durante a competição.
A
maioria das lesões (65,62%) foi causada por contato direto, sendo
que as contusões e as entorses foram os tipos de lesões mais comuns
durante o torneio, resultados similares a de outros estudos(3,12,23,24). Encontramos taxa de entorses ligeiramente superior às registradas por Junge et al.(12,13)
em torneios de futebol da FIFA entre os anos de 1998 e 2002, e nos
Jogos Olímpicos de 2000. Essa diferença pode ser atribuída ao piso
emborrachado e mais aderente da quadra de Futebol de Salão comparado
com a grama no futebol, predispondo a maior número de entorses.
A localização das lesões registradas foi similar à encontrada em outros estudos(3,4,10,12,13,15-17,19,21-23),
afetando predominantemente as articulações do tornozelo e joelho e
os músculos da coxa e perna. A desproporção entre os segmentos
corporais pode ser atribuída à maior demanda da extremidade inferior
no esporte(19).
CONCLUSÃO
O
presente estudo observou que a incidência, circunstância e
características das lesões durante o XV Campeonato Brasileiro de
Seleções Sub 20 são similares às verificadas tanto em torneios de
Futebol de Salão quanto em torneios de futebol, caracterizando a
especificidade do esporte. A análise da incidência e dos fatores de
risco das lesões esportivas e o desenvolvimento de programas
preventivos são de extrema importância para reduzir a incidência de
lesões durante a prática do esporte.
AGRADECIMENTOS
Os
autores agradecem a cooperação de todos os fisioterapeutas e
preparadores físicos das delegações (Espírito Santo, Maranhão, Mato
Grosso do Sul, Minas Gerais, Paraná, Pernambuco, Rio de Janeiro,
Santa Catarina, São Paulo, Tocantins) que voluntariamente dispuseram
do seu tempo para a coleta de dados desse trabalho. Gostaríamos de
expressar nossa gratidão a todos os atletas que participaram deste
estudo.
REFERÊNCIAS
1.
Confederação Brasileira de Futebol de Salão. Texto disponível na
internet. [Acessado em 1º de dezembro de 2004]; formato URL: http://www.cbfs.com.br. [ Links ]
2. Keller CS, Noyes FR, Buncher CR. The medical aspects of soccer injury epidemiology. Am J Sports Med 1987;15:105-12. [ Links ]
3.
Lindenfeld TN, Schmmit DJ, Hendy MP, Mangine RE, Noyes FR. Incidence
of injury in indoor soccer. Am J Sports Med 1994;22:364-71. [ Links ]
4.
Söderman K, Adolphson J, Lorentzon R, Alfredson H. Injuries in
adolescent female players in European football: a prospective study
over one outdoor soccer season. Scand J Med Sci Sports 2001;11:299-304.
[ Links ]
5.
Dvorak J, Junge A, Chomiak J, Graff-Baumann T, Rosch D, Hodgson R.
Risk factor analysis for injuries in football players. Possibilities
for a prevention program. Am J Sports Med 2000;28:69-74. [ Links ]
6.
Ekstrand J, Karlsson J. Editorial. The risk for injury in football.
There is a need for a consensus about definition of the injury and
the design of studies. Scand J Med Sci Sports 2003;13:147-9. [ Links ]
7.
Ekstrand J, Waldén M, Hägglund M. Risk for injury when playing in a
national football team. Scand J Med Sci Sports 2004;14:34-8. [ Links ]
8.
Hoy K, Lindbd BE, Terkelsen CJ, Helleland HE. European soccer
injuries. A prospective epidemiologic and socioeconomic study. Am J
Sports Med 1992;20:318-22. [ Links ]
9.
Inklaar H, Bol E, Schmikli SL, Mosterd WL. Injuries in male soccer
players: team risk analysis. Int J Sports Med 1996;17:229-34. [ Links ]
10. Junge A, Chomiak J, Dvorak J. Incidence of football injuries in youth players. Am J Sports Med 2000;28:47-50. [ Links ]
11.
Junge A, Dvorak J. Influence of definition and data collection on
the incidence of injuries in football. Am J Sports Med 2000;28:40-6. [ Links ]
12. Junge A, Dvorak J, Graff-Baumann T.Football injuries during the World Cup 2002. Am J Sports Med 2004;32:23-7. [ Links ]
13.
Junge A, Dvorak J, Graff-Baumann T, Peterson L. Football injuries
during FIFA tournaments and the Olympic Games, 1998-2001. Development
and implementation of an injury-reporting system. Am J Sports Med
2004;32:80-9. [ Links ]
14. Kakavelakis KN, Vlazakis S, Vlazakis I, Charissis G. Soccer injuries in childhood. Scand J Med Sci Sports 2003;13:175-8. [ Links ]
15.
Ladeira CE. Incidência de lesões no futebol: um estudo prospectivo
com jogadores masculinos adultos amadores canadenses. Rev Bras Fisiot
1999;4:39-47. [ Links ]
16. Morgan BE, Oberlander MA. An examination of injuries in major league soccer. Am J Sports Med 2001;29:426-30. [ Links ]
17. Nielsen AB, Yde J. Epidemiology and traumatology of injuries in soccer. Am J Sports Med 1989;17:803-7. [ Links ]
18.
Nilsson S, Roaas A. Soccer injuries in prevention of sports
injuries. A review in adolescents. Am J Sports Med 1978;6:358-61. [ Links ]
19.
Peterson L, Junge A, Chomiak J, Graff-Baumann T, Dvorak J. Incidence
of football injuries and complaints in different age groups and
skill-level groups. Sports Med 2000;28:51-7. [ Links ]
20.
Schmidt-Olsen S, Jorgensen U, Kaalund S, Sorensen J. Injuries among
young soccer players. Am J Sports Med 1991;19:273-5. [ Links ]
21.
Waldén M, Hägglund M, Ekstrand J. Injuries in Swedish elite football
– A prospective study on injury definitions, risk for injury and
injury pattern during 2001. Scand J Med Sci Sports 2004;15:118-25. [ Links ]
22. Yoon YS, Chai M, Shin DW. Football injuries at Asian tournaments. Am J Sports Med 2004;32:36-42. [ Links ]
23. Inklaar H. Soccer injuries I: injuries and severity. Sports Med 1994;18:55-73. [ Links ]
24.
Putukian M. Injuries in indoor soccer. The lake placid down to dark
soccer tournament. Am J Sports Med 1996;24:317-22. [ Links ]
25. Chomiak J, Junge A, Peterson L, Dvorak J. Severe injuries in football players. Am J Sports Med 2000;28:58-68. [ Links ]
26. Dvorak J, Junge A. Football injuries and physical symptoms. A review of the literature. Am J Sports Med 2000;28:3-9. [ Links ]
27.
Noyes FR, Lindenfeld TN, Marshall MT. What determines an athletic
injury (definition)? Who determines an injury (occurrence)? Am J
Sports Med 1988;16 Suppl 1:S65-8. [ Links ]
28.
van Mechelen W, Hlobil H, Kemper HCG. Incidence, severity, aetiology
and prevention of sports injuries. A review of concepts. Sports Med
1992;10:88-99. [ Links ]
29.
Ekstrand J, Gillquist J, Moller M, Oberg B, Liljedahl SO. Incidence
of soccer injuries and their relation to training and team success.
Am J Sports Med 1983;11:63-7. [ Links ]
30.
Ekstrand J, Gillquist J. Soccer injuries and their mechanisms: a
prospective study. Med Sci Sports Exerc 1983;15:267-70. [ Links ]
31. Ekstrand J, Gillquist J. The avoidability of soccer injuries. Int J Sports Med 1983; 4:124-8. [ Links ]
32.
Lüthje P, Nurmi I, Kataja M, Belt E, Helenius P, Kaukonen JP, et al.
Epidemiology and traumatology of injuries in elite soccer: a
prospective study in Finland. Scand J Med Sci Sports 1996;6:180-5. [ Links ]
33.
Ekstrand J, Gillquist J, Liljedahl S-O. Prevention of soccer
injuries. Supervision by doctor and physiotherapist. Am J Sports Med
1983;11:116-20. [ Links ]
 Endereço para correspondência: Endereço para correspondência:
Rodrigo Nogueira Ribeiro
Rua Courupita, 1.557, apto. 101, Eldorado – 32310-520 – Contagem, MG, Brasil.
Tels.: (31) 3391-3467/(31) 9142-7258.
E-mail: rodrigonog@hotmail.com
Lesão de joelho
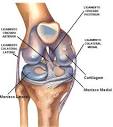 Os saltos são os maiores causadores nas lesões do joelho nos volebolistas.
 BRENO SPFC
 Ronaldo grita com dores após sentir nova lesão no joelho
 MAIKON LEITE SANTOS FC
Podemos encontrar ainda as lesões por desgaste
Lesão no joelho, gráfico, figura esquelética, esquelético
 Lesão Lesão no joelho, e agora?
Entenda como acontecem as lesões no futebol
Joelhos e tornozelos são as articulações que sofrem os maiores impactos das faltas
Por Minha Vida - atualizado em 22/03/2012
O assunto vem a campo
sempre que algum atleta vai parar na capa dos jornais, machucado. Mas se
engana quem pensa que só jogadores profissionais estão sujeitos a
sofrer por causa do futebol.
O esporte favorito dos homens é uma usina de lesões. O ritmo do jogo e
as quedas exigem muito dos músculos, por isso a necessidade de
fortalecê-los.
"Os músculos e os ligamentos são as principais
estruturas de sustentação das articulações que, por serem móveis, são as
mais susceptíveis a problemas", afirma o médico Fernando Torres, do
Centro de Estudos de Fisiologia do Exercício da Universidade Federal de
São Paulo. A seguir, confira as respostas para as principais dúvidas
de quem gosta de
encarar o futebol no final de semana e morre de medo de ter de encarar a
segunda-feira com a perna enfaixada:
Quais as causas mais comuns de lesões?
As
lesões mais comuns surgem das faltas praticadas pelos adversários. A
gravidade desses esbarrões é relativamente pequena, entretanto, as
estatísticas mostram que de 10% a 23%, no máximo, resultam em
afastamentos de treinos ou jogos.
Mas o preparo físico também interfere. O atleta que treina em
excesso, dorme pouco, tem sono não repousante, não se alimenta bem ou
mesmo que faz ou fez uso de anabolizantes são os mais propensos a terem
problemas. O aquecimento e alongamento, antes do exercício, são vitais
para evitar lesões.
Quais as áreas mais afetadas?
As
entorses do tornozelo são as lesões mais comuns do futebol,
representando 17% a 20% do total. As lesões de joelho constituem em
torno de 16% de todas as lesões em homens. O problema destas últimas é
que, quando ocorrem, exigem maiores períodos de ausência do que as
demais e até cirurgias de reparação. O cenário só muda com os goleiros,
que penam mais com problemas nas mãos, normalmente fraturas nas falanges
dos dedos.
O joelho é o mais afetado porque, ao contrário do quadril, que é
uma articulação profunda e muito estável por ser muito bem encaixada, o
joelho é uma articulação plana e mais instável, além de superficial.
Ele ainda está sujeito a grandes forças de rotação, principal mecanismo
para a lesão dos meniscos e ligamentos cruzados. Sem se esquecer que os
joelhos, como os tornozelos, não têm um envoltório muscular para
protegê-los.
 Qual a melhor maneira de proteger cada uma dessas áreas?
Qual a melhor maneira de proteger cada uma dessas áreas?
Fortalecer
a musculatura, alongar, aquecer e, principalmente, nunca jogar quando
estiver cansado. E, durante os jogos, nunca dispensar equipamentos como
uma tornozeleira e uma caneleira.
 Qual o papel dos equipamentos de proteção?
Qual o papel dos equipamentos de proteção?
Existem
joelheiras e tornozeleiras muitos eficazes na prevenção de lesão
minimizando um pouco as chances de acidente. Os equipamentos também
ajudam quem já sofreu algum acidente e, mesmo assim, insiste em jogar.
 Que exames um jogador deve fazer?
Que exames um jogador deve fazer?
Um
bom exame clínico com um médico especialista em esportes. Os exames
incluem uma análise das articulações pela palpação, no mínimo.
Felizmente, nenhuma máquina será capaz de substituir esta nossa
sensibilidade.
 O aumento de peso pode levar a que tipo de problemas?
O aumento de peso pode levar a que tipo de problemas?
O
aumento de peso favorece os riscos de lesão, porque sobrecarrega as
articulações, além de aumentar as chances de um problema
cardiovascular.

TIPOS DE LESÕES NO JOELHO

As lesões ocorrem tanto na prática de esportes quanto no sexo. Confira os principais tipos de lesões.
Quem pratica esporte e faz exercícios diariamente, sabe que o
joelho é uma das partes do corpo que mais precisa de atenção. Por ser
uma articulação complexa e responsável por suportar e carregar boa parte
do peso do corpo, ele se torna mais vulnerável a lesões.
Para acabar com todas as dúvidas e te ajudar a proteger os seus joelhos, confira uma entrevista com Dr. Paulo Henrique Araujo, ortopedista e cirurgião:
1. Quais as lesões mais comuns no joelho e por que elas ocorrem?
As mais frequentes são lesões ligamentares, meniscais e condrais
(cartilagem). Elas ocorrem, normalmente, em decorrência de traumas
relacionados à prática desportiva. A lesão ligamentar mais comum é a do
ligamento colateral medial, que se localiza superficialmente na face
interna do joelho, e que frequentemente se associa a outras lesões,
porém seu tratamento normalmente não requer cirurgia e o paciente se
recupera completamente.
A lesão que mais requer tratamento cirúrgico é a do ligamento cruzado
anterior, muito frequente em jogadores de futebol profissionais e
recreacionais. A artrose do joelho também é muito comum e é ocasionada
pelo desgaste da cartilagem articular ao longo dos anos.
2. Quais atividades profissionais e/ou esportivas estão mais suscetíveis a traumas nesta região?
No Brasil, o futebol é o campeão absoluto como fonte de lesões no
joelho. Porém, qualquer atividade esportiva pode desencadear problemas
sobre eles. Atividades profissionais também podem levar a lesões
específicas nos joelhos, de acordo com a postura adotada no desempenho
das funções.
Por exemplo, profissionais de escritório, que ficam sentados por
longo período com os joelhos fletidos tem maior chance de desenvolver
dores patelares em consequência de encurtamento muscular. Trabalhadores
que desenvolvem suas funções em terrenos acidentados têm maior chance de
sofrerem entorses.
3. E quanto ao sexo, homens ou mulheres sofrem mais com lesões no joelho?
Em números absolutos, os homens superam as mulheres em lesões no
joelho, em decorrência de traumas esportivos por uma razão simples: o
público masculino pratica mais esportes de risco para os joelhos do que
as mulheres. Porém, elas apresentam risco de lesão no ligamento cruzado
anterior maior do que os homens e isso se deve a fatores biomecânicos e
anatômicos. Por exemplo, se ambos jogarem futebol, basquete, vôlei,
handball ou qualquer outro esporte de risco, a mulher tem mais chance do
que o homem de sofrer lesão especificamente no ligamento cruzado
anterior.
4. Para as mulheres, o uso constante de saltos pode causar problemas na movimentação do joelho?
O uso de salto leva a um encurtamento muscular e ao deslocamento do
centro de gravidade do corpo, o que pode ocasionar alterações
articulares nos membros inferiores em geral, incluindo os joelhos.
5. Quais os tratamentos indicados para as lesões no joelho?
Obviamente que o tratamento específico dependerá do tipo da lesão,
podendo variar de medidas simples, como imobilização e as descritas
acima, até tratamentos cirúrgicos para reconstrução ou reparo das
estruturas lesionadas. Entretanto, medidas gerais e imediatas cabem a
qualquer trauma no joelho. O tratamento imediato é sintomático, ou seja,
combater a dor e o inchaço com medidas simples, como manter a perna
elevada, gelo e anti-inflamatórios.
AQUECIMENTO: FUNDAMENTAL PARA EVITAR LESÕES EM DIAS FRIOS
Quem malha corretamente sabe da importância de se aquecer antes do
treino. O aquecimento mantém o bom rendimento na prática de exercícios.
No entanto, ainda há quem o dispense, seja por falta de tempo ou,
simplesmente, por preguiça. E isso é péssimo para o corpo, pois com a
chegada do frio o risco de lesões musculares aumenta. Nessa época, toda a
musculatura demora um tempo maior para atingir uma temperatura ideal
para o exercício.
Um bom exemplo é o simples ato de elevar e descer os joelhos, já é
possível aumentar a frequência cardíaca e aquecer os membros inferiores.
“É algo parecido com o aquecimento feito pelos jogadores de futebol,
quando eles fazem uma ‘corridinha’ no mesmo lugar ou repetem movimentos
jogando as pernas para o alto".
Esteira e bicicleta
O aquecimento também pode ser feito em aparelhos que estimulam o
treino aeróbico, como a esteira e a bicicleta. No entanto, a atenção para a velocidade usada nesses aparelhos, que deve
começar em um ritmo mais lento e ser acelerado progressivamente. Ainda
de acordo com ele, uma série de exercícios feitos com elásticos
complementa esse aquecimento especial para os dias mais frios.
"O aquecimento oferece vantagens para a prática de atividades
físicas, pois pode evitar contraturas ou desconforto muscular,
principalmente em regiões como panturrilha, músculos posteriores de coxa
e costas, regiões que correm maior risco durante um treino".

contato: email:lucianofisiol@gmail.com
facebook: luciano sousa luciaosousa
| | |






 Alguns
pacientes, por motivo de dor no membro inferior (Entorse, Fratura,
Pós-Operatório, etc...), ou por motivo de alteração motoras
(paraparesia, hemiplegia) são obrigados a utilizar dispositivos
auxiliares da marcha. Um dos dispositivos auxiliares mais usado é a
muleta. O post de hoje vai ser focado no uso de muletas nas
artroplastias de Membros Inferiores. No entanto, vou aproveitar o tema e
comentarei também outras indicações das muletas.
Alguns
pacientes, por motivo de dor no membro inferior (Entorse, Fratura,
Pós-Operatório, etc...), ou por motivo de alteração motoras
(paraparesia, hemiplegia) são obrigados a utilizar dispositivos
auxiliares da marcha. Um dos dispositivos auxiliares mais usado é a
muleta. O post de hoje vai ser focado no uso de muletas nas
artroplastias de Membros Inferiores. No entanto, vou aproveitar o tema e
comentarei também outras indicações das muletas.















 Strapping de Rodilla
Strapping de Rodilla